ການແຕກຫັກຂອງ Hoffa ແມ່ນການແຕກຫັກຂອງລະນາບ coronal ຂອງ condyle femoral. ມັນໄດ້ຖືກອະທິບາຍເປັນຄັ້ງທຳອິດໂດຍ Friedrich Busch ໃນປີ 1869 ແລະໄດ້ຖືກລາຍງານອີກຄັ້ງໂດຍ Albert Hoffa ໃນປີ 1904, ແລະໄດ້ຖືກຕັ້ງຊື່ຕາມລາວ. ໃນຂະນະທີ່ການແຕກຫັກມັກຈະເກີດຂຶ້ນໃນລະນາບນອນ, ການແຕກຫັກຂອງ Hoffa ເກີດຂຶ້ນໃນລະນາບ coronal ແລະຫາຍາກຫຼາຍ, ສະນັ້ນພວກມັນມັກຈະຖືກພາດໃນລະຫວ່າງການວິນິດໄສທາງດ້ານຄລີນິກແລະລັງສີເບື້ອງຕົ້ນ.
ການກະດູກຫັກ Hoffa ເກີດຂຶ້ນເມື່ອໃດ?
ກະດູກຫັກ Hoffa ແມ່ນເກີດຈາກແຮງຕັດຕໍ່ກະດູກຂາທີ່ຫົວເຂົ່າ. ການບາດເຈັບທີ່ມີພະລັງງານສູງມັກຈະເຮັດໃຫ້ເກີດກະດູກຫັກລະຫວ່າງກະດູກຂາ ແລະ ກະດູກຂາເທິງຂອງກະດູກຂາເບື້ອງປາຍ. ກົນໄກທີ່ພົບເລື້ອຍທີ່ສຸດລວມມີອຸບັດຕິເຫດຈາກຍານພາຫະນະ ແລະ ຍານພາຫະນະ ແລະ ການຕົກຈາກທີ່ສູງ. Lewis ແລະ ເພື່ອນຮ່ວມງານໄດ້ຊີ້ໃຫ້ເຫັນວ່າຄົນເຈັບສ່ວນໃຫຍ່ທີ່ມີການບາດເຈັບທີ່ກ່ຽວຂ້ອງແມ່ນເກີດຈາກແຮງກະທົບໂດຍກົງຕໍ່ກະດູກຂາຂ້າງໃນຂະນະທີ່ຂີ່ລົດຈັກດ້ວຍຫົວເຂົ່າງໍ 90°.
ອາການທາງຄລີນິກຂອງການກະດູກຫັກ Hoffa ແມ່ນຫຍັງ?
ອາການຫຼັກຂອງການກະດູກຫັກ Hoffa ຄັ້ງດຽວແມ່ນການມີນ້ຳໄຫຼອອກຂອງຫົວເຂົ່າ ແລະ ການແຕກຂອງກະດູກ, ອາການໃຄ່ບວມ, ແລະ genu varum ຫຼື valgus ເບົາບາງ ແລະ ຄວາມບໍ່ໝັ້ນຄົງ. ບໍ່ເໝືອນກັບການກະດູກ intercondylar ແລະ supracondylar, ການກະດູກຫັກ Hoffa ມັກຈະຖືກຄົ້ນພົບໂດຍບັງເອີນໃນລະຫວ່າງການສຶກສາການຖ່າຍພາບ. ເນື່ອງຈາກວ່າການກະດູກຫັກ Hoffa ສ່ວນໃຫຍ່ແມ່ນເກີດຈາກການບາດເຈັບທີ່ມີພະລັງງານສູງ, ການບາດເຈັບລວມກັບສະໂພກ, ກະດູກເຊີງກະໂຫຼກ, ກະດູກຂາ, ກະດູກຫົວເຂົ່າ, ກະດູກໜ້າແຂ້ງ, ເສັ້ນເອັນຫົວເຂົ່າ, ແລະ ເສັ້ນເລືອດ popliteal ຕ້ອງໄດ້ຮັບການຍົກເວັ້ນ.
ເມື່ອສົງໃສວ່າການກະດູກຫັກຂອງ Hoffa, ຄົນເຮົາຄວນຖ່າຍຮູບ X-ray ແນວໃດເພື່ອຫຼີກເວັ້ນການພາດການວິນິດໄສ?
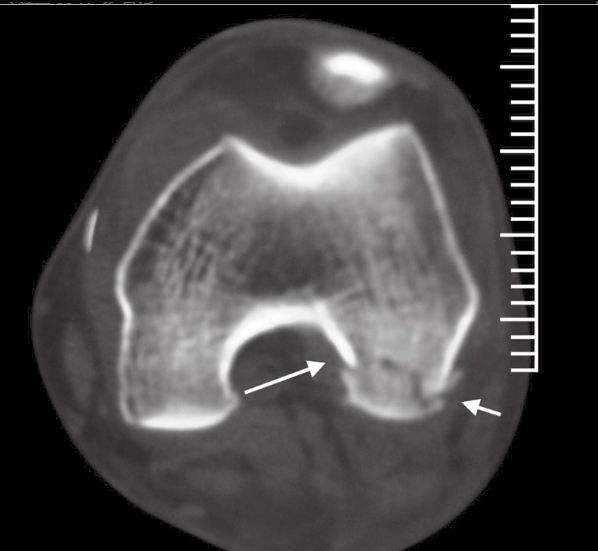
ການຖ່າຍພາບລັງສີມາດຕະຖານດ້ານໜ້າ ແລະ ດ້ານຂ້າງແມ່ນຖືກປະຕິບັດເປັນປະຈຳ, ແລະ ມຸມມອງອຽງຂອງຫົວເຂົ່າຈະຖືກປະຕິບັດເມື່ອຈຳເປັນ. ເມື່ອກະດູກຫັກບໍ່ຖືກຍ້າຍອອກຢ່າງຫຼວງຫຼາຍ, ມັນມັກຈະຍາກທີ່ຈະກວດພົບມັນໃນຮູບລັງສີ. ໃນມຸມມອງດ້ານຂ້າງ, ບາງຄັ້ງຈະເຫັນຄວາມບໍ່ສອດຄ່ອງກັນເລັກນ້ອຍຂອງເສັ້ນຂໍ້ຕໍ່ກະດູກຂາ, ໂດຍມີ ຫຼື ບໍ່ມີຄວາມຜິດປົກກະຕິຂອງກະດູກຂາຂຶ້ນກັບກະດູກທີ່ກ່ຽວຂ້ອງ. ຂຶ້ນກັບຮູບຮ່າງຂອງກະດູກຂາ, ຄວາມບໍ່ຕໍ່ເນື່ອງ ຫຼື ຂັ້ນຕອນໃນເສັ້ນກະດູກຫັກສາມາດເຫັນໄດ້ໃນມຸມມອງດ້ານຂ້າງ. ຢ່າງໃດກໍຕາມ, ໃນມຸມມອງດ້ານຂ້າງທີ່ແທ້ຈິງ, ກະດູກຂາປະກົດວ່າບໍ່ຊ້ອນກັນ, ໃນຂະນະທີ່ຖ້າກະດູກຂາສັ້ນລົງ ແລະ ຍ້າຍອອກ, ພວກມັນອາດຈະຊ້ອນກັນ. ດັ່ງນັ້ນ, ມຸມມອງທີ່ບໍ່ຖືກຕ້ອງຂອງຂໍ້ຕໍ່ຫົວເຂົ່າປົກກະຕິສາມາດເຮັດໃຫ້ພວກເຮົາມີຄວາມປະທັບໃຈທີ່ບໍ່ຖືກຕ້ອງ, ເຊິ່ງສາມາດສະແດງໃຫ້ເຫັນໂດຍມຸມມອງອຽງ. ດັ່ງນັ້ນ, ການກວດ CT ແມ່ນມີຄວາມຈຳເປັນ (ຮູບທີ 1). ການຖ່າຍພາບສະນະແມ່ເຫຼັກ (MRI) ສາມາດຊ່ວຍປະເມີນເນື້ອເຍື່ອອ່ອນອ້ອມຫົວເຂົ່າ (ເຊັ່ນ: ເສັ້ນເອັນ ຫຼື ເຍື່ອຫຸ້ມກະດູກ) ສຳລັບຄວາມເສຍຫາຍ.
ຮູບທີ 1 CT ສະແດງໃຫ້ເຫັນວ່າຄົນເຈັບມີການແຕກຫັກ Letenneur ⅡC ປະເພດ Hoffa ຂອງກະດູກຂາດ້ານຂ້າງ
ປະເພດຂອງກະດູກຫັກ Hoffa ມີຫຍັງແດ່?
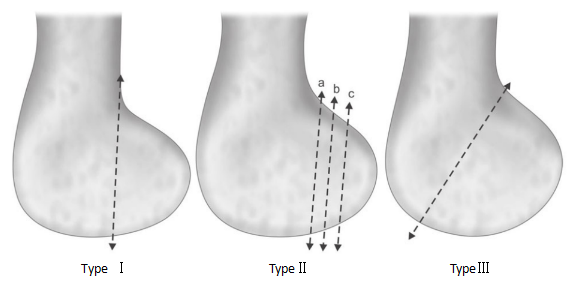
ກະດູກຫັກ Hoffa ຖືກແບ່ງອອກເປັນປະເພດ B3 ແລະປະເພດ 33.b3.2 ໃນການຈັດປະເພດ AO/OTA ຕາມການຈັດປະເພດຂອງ Muller. ຕໍ່ມາ, Letenneur ແລະຄະນະໄດ້ແບ່ງກະດູກຫັກອອກເປັນສາມປະເພດໂດຍອີງໃສ່ໄລຍະຫ່າງຂອງເສັ້ນກະດູກຫັກຂອງກະດູກຂາຈາກເນື້ອເຍື່ອດ້ານຫຼັງຂອງກະດູກຂາ.
ຮູບທີ 2 ການຈັດປະເພດ Letenneur ຂອງການກະດູກຫັກ Hoffa
ປະເພດທີ I:ເສັ້ນກະດູກຫັກຕັ້ງຢູ່ ແລະ ຂະໜານກັບ cortex ດ້ານຫຼັງຂອງ shaft femoral.
ປະເພດທີ II:ໄລຍະຫ່າງຈາກເສັ້ນກະດູກຫັກໄປຫາເສັ້ນ cortical ດ້ານຫຼັງຂອງກະດູກຂາແມ່ນແບ່ງອອກເປັນປະເພດຍ່ອຍ IIa, IIb ແລະ IIc ຕາມໄລຍະຫ່າງຈາກເສັ້ນກະດູກຫັກໄປຫາກະດູກ cortical ດ້ານຫຼັງ. ປະເພດ IIa ແມ່ນໃກ້ທີ່ສຸດກັບ cortex ດ້ານຫຼັງຂອງກະດູກຂາ, ໃນຂະນະທີ່ IIc ແມ່ນໄກທີ່ສຸດຈາກ cortex ດ້ານຫຼັງຂອງກະດູກຂາ.
ປະເພດທີ III:ກະດູກຫັກອຽງ.
ວິທີການວາງແຜນການຜ່າຕັດຫຼັງຈາກການວິນິດໄສ?
1. ການເລືອກອຸປະກອນຕິດຕັ້ງພາຍໃນ ໂດຍທົ່ວໄປແລ້ວເຊື່ອກັນວ່າການຫຼຸດຂະໜາດເປີດ ແລະ ການຕິດຕັ້ງພາຍໃນແມ່ນມາດຕະຖານຄຳ. ສຳລັບກະດູກຫັກ Hoffa, ການເລືອກອຸປະກອນຕິດຕັ້ງທີ່ເໝາະສົມແມ່ນມີຈຳກັດຫຼາຍ. ສະກູອັດຮູທີ່ມີເກລียวບາງສ່ວນແມ່ນເໝາະສົມສຳລັບການຕິດຕັ້ງ. ຕົວເລືອກອຸປະກອນຕິດຕັ້ງປະກອບມີສະກູອັດຮູທີ່ມີເກລียวບາງສ່ວນຂະໜາດ 3.5 ມມ, 4 ມມ, 4.5 ມມ ແລະ 6.5 ມມ ແລະ ສະກູ Herbert. ເມື່ອຈຳເປັນ, ແຜ່ນຕ້ານການເລື່ອນທີ່ເໝາະສົມກໍສາມາດໃຊ້ໄດ້ເຊັ່ນກັນ. Jarit ພົບເຫັນຜ່ານການສຶກສາດ້ານຊີວະກົນຈັກຂອງສົບວ່າສະກູຊັກຊ້າດ້ານຫຼັງມີຄວາມໝັ້ນຄົງຫຼາຍກວ່າສະກູຊັກຊ້າດ້ານໜ້າ-ຫຼັງ. ຢ່າງໃດກໍຕາມ, ບົດບາດນຳພາຂອງການຄົ້ນພົບນີ້ໃນການປະຕິບັດງານທາງດ້ານຄລີນິກຍັງບໍ່ຈະແຈ້ງເທື່ອ.
2. ເຕັກໂນໂລຊີການຜ່າຕັດ ເມື່ອພົບວ່າກະດູກຫັກ Hoffa ມີການແຕກຂອງກະດູກ intercondylar ແລະ supracondylar ພ້ອມກັບກະດູກ, ຄວນເອົາໃຈໃສ່ຢ່າງພຽງພໍ, ເພາະວ່າແຜນການຜ່າຕັດ ແລະ ການເລືອກການສ້ອມແປງພາຍໃນແມ່ນຖືກກຳນົດໂດຍອີງໃສ່ສະຖານະການຂ້າງເທິງ. ຖ້າກະດູກຂ້າງຖືກແຍກອອກຈາກ coronary, ການເປີດເຜີຍຈາກການຜ່າຕັດແມ່ນຄ້າຍຄືກັນກັບກະດູກຫັກ Hoffa. ຢ່າງໃດກໍຕາມ, ມັນບໍ່ສະຫຼາດທີ່ຈະໃຊ້ສະກູກະດູກແບບໄດນາມິກ, ແລະ ຄວນໃຊ້ແຜ່ນກາຍວິພາກ, ແຜ່ນຮອງຮັບກະດູກ ຫຼື ແຜ່ນ LISS ສຳລັບການຕິດຕັ້ງແທນ. ກະດູກ medial ຍາກທີ່ຈະແກ້ໄຂຜ່ານຮອຍຜ່າຕັດຂ້າງ. ໃນກໍລະນີນີ້, ຕ້ອງມີການຜ່າຕັດ anteromedial ເພີ່ມເຕີມເພື່ອຫຼຸດຜ່ອນ ແລະ ແກ້ໄຂກະດູກຫັກ Hoffa. ໃນກໍລະນີໃດກໍ່ຕາມ, ຊິ້ນສ່ວນກະດູກ condylar ທີ່ສຳຄັນທັງໝົດຈະຖືກແກ້ໄຂດ້ວຍສະກູ lag ຫຼັງຈາກການຫຼຸດຜ່ອນກະດູກທາງກາຍວິພາກ.
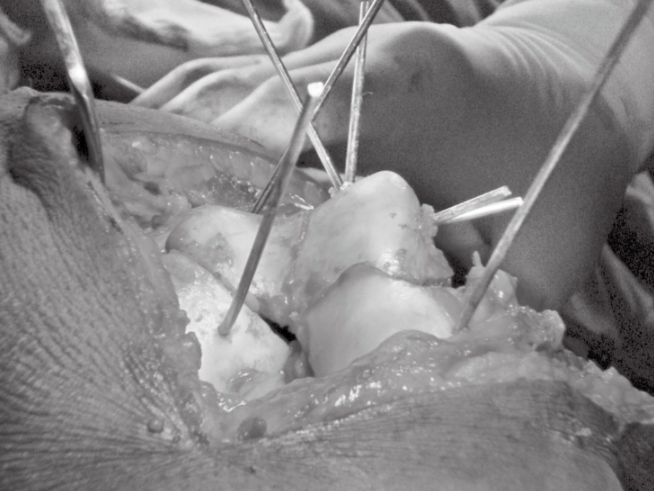
- ວິທີການຜ່າຕັດ ຄົນເຈັບນອນຫງາຍຢູ່ເທິງຕຽງທີ່ມີ fluoroscopic ພ້ອມກັບ tourniquet. ຜ້າຮອງຫົວເຂົ່າຖືກໃຊ້ເພື່ອຮັກສາມຸມງໍຫົວເຂົ່າປະມານ 90°. ສຳລັບກະດູກຫັກ Hoffa ທາງກາງແບບງ່າຍໆ, ຜູ້ຂຽນມັກໃຊ້ຮອຍຜ່າຕັດທາງກາງດ້ວຍວິທີການ parapatellar ທາງກາງ. ສຳລັບກະດູກຫັກ Hoffa ທາງຂ້າງ, ຮອຍຜ່າຕັດທາງຂ້າງຖືກໃຊ້. ທ່ານໝໍບາງຄົນແນະນຳວ່າວິທີການ parapatellar ທາງຂ້າງກໍ່ເປັນທາງເລືອກທີ່ສົມເຫດສົມຜົນເຊັ່ນກັນ. ເມື່ອປາຍກະດູກຫັກຖືກເປີດເຜີຍ, ການກວດສອບປົກກະຕິຈະຖືກປະຕິບັດ, ແລະຫຼັງຈາກນັ້ນປາຍກະດູກຫັກຈະຖືກທຳຄວາມສະອາດດ້ວຍ curette. ພາຍໃຕ້ສາຍຕາໂດຍກົງ, ການຫຼຸດຜ່ອນຈະຖືກປະຕິບັດໂດຍໃຊ້ຄີບຫຼຸດຜ່ອນຈຸດ. ຖ້າຈຳເປັນ, ເຕັກນິກ "joystick" ຂອງສາຍ Kirschner ຖືກໃຊ້ສຳລັບການຫຼຸດຜ່ອນ, ແລະຫຼັງຈາກນັ້ນສາຍ Kirschner ຖືກໃຊ້ສຳລັບການຫຼຸດຜ່ອນ ແລະ ການຕິດເພື່ອປ້ອງກັນການເຄື່ອນຍ້າຍຂອງກະດູກຫັກ, ແຕ່ສາຍ Kirschner ບໍ່ສາມາດຂັດຂວາງການຝັງສະກູອື່ນໆ (ຮູບທີ 3). ໃຊ້ຢ່າງໜ້ອຍສອງສະກູເພື່ອໃຫ້ໄດ້ການຕິດທີ່ໝັ້ນຄົງ ແລະ ການບີບອັດລະຫວ່າງຊິ້ນສ່ວນ. ເຈາະຕັ້ງສາກກັບກະດູກຫັກ ແລະ ຫ່າງຈາກຂໍ້ຕໍ່ patellofemoral. ຫຼີກລ່ຽງການເຈາະເຂົ້າໄປໃນຊ່ອງຂໍ້ຕໍ່ດ້ານຫຼັງ, ດີກວ່າຄວນໃຊ້ການສ່ອງແສງແບບ C-arm. ສະກູຄວນວາງດ້ວຍ ຫຼື ບໍ່ມີແຜ່ນຮອງຕາມຄວາມຕ້ອງການ. ສະກູຄວນຈະຈົມລົງ ແລະ ມີຄວາມຍາວພຽງພໍທີ່ຈະຍຶດກະດູກອ່ອນໃຕ້ຂໍ້ຕໍ່. ໃນລະຫວ່າງການຜ່າຕັດ, ຫົວເຂົ່າຈະຖືກກວດກາເບິ່ງການບາດເຈັບ, ຄວາມໝັ້ນຄົງ, ແລະ ຂອບເຂດການເຄື່ອນໄຫວ, ແລະ ມີການຫົດນໍ້າຢ່າງລະອຽດກ່ອນທີ່ຈະປິດບາດແຜ.
ຮູບທີ 3 ການຫຼຸດຜ່ອນຊົ່ວຄາວ ແລະ ການແກ້ໄຂກະດູກຫັກ Bicondylar Hoffa ດ້ວຍສາຍ Kirschner ໃນລະຫວ່າງການຜ່າຕັດ, ໂດຍໃຊ້ສາຍ Kirschner ເພື່ອງັດຊິ້ນສ່ວນກະດູກ.
ເວລາໂພສ: ມີນາ-12-2025