ກະດູກຫົວເຂົ່າ ຫຼື ທີ່ຮູ້ກັນທົ່ວໄປວ່າກະດູກຫົວເຂົ່າ ເປັນກະດູກງາດຳທີ່ສ້າງຂຶ້ນໃນເສັ້ນເອັນຂອງກ້າມຊີ້ນຂາ ແລະ ຍັງເປັນກະດູກງາດຳທີ່ໃຫຍ່ທີ່ສຸດໃນຮ່າງກາຍ. ມັນແບນ ແລະ ມີຮູບຊົງຄ້າຍຄືເຂົ້າໜົມປັງ, ຕັ້ງຢູ່ໃຕ້ຜິວໜັງ ແລະ ງ່າຍຕໍ່ການຮູ້ສຶກ. ກະດູກນີ້ກວ້າງຢູ່ດ້ານເທິງ ແລະ ຊີ້ລົງ, ມີດ້ານໜ້າຫຍາບ ແລະ ດ້ານຫຼັງລຽບ. ມັນສາມາດເຄື່ອນທີ່ຂຶ້ນ ແລະ ລົງ, ຊ້າຍ ແລະ ຂວາ, ແລະ ປົກປ້ອງຂໍ້ເຂົ່າ. ດ້ານຫຼັງຂອງກະດູກຫົວເຂົ່າແມ່ນລຽບ ແລະ ປົກຄຸມດ້ວຍກະດູກອ່ອນ, ເຊື່ອມຕໍ່ກັບໜ້າຜາກຂອງກະດູກຂາ. ດ້ານໜ້າຫຍາບ, ແລະ ເສັ້ນເອັນຂອງກ້າມຊີ້ນຂາຜ່ານມັນ.
ພະຍາດ Patellar chondromalacia ເປັນພະຍາດທີ່ພົບເລື້ອຍໃນຂໍ້ເຂົ່າ. ໃນອະດີດ, ພະຍາດນີ້ມັກພົບເລື້ອຍໃນຄົນໄວກາງຄົນ ແລະ ຜູ້ສູງອາຍຸ. ປະຈຸບັນ, ດ້ວຍຄວາມນິຍົມຂອງກິລາ ແລະ ການອອກກຳລັງກາຍ, ພະຍາດນີ້ຍັງມີອັດຕາການເກີດສູງໃນບັນດາໄວໜຸ່ມ.
I. ຄວາມໝາຍ ແລະ ສາເຫດທີ່ແທ້ຈິງຂອງໂຣກກະດູກອ່ອນ chondromalacia patella ແມ່ນຫຍັງ?
ໂຣກກະດູກຫົວເຂົ່າ (Chondromalacia patellae - CMP) ແມ່ນໂລກຂໍ້ອັກເສບຂອງຂໍ້ຕໍ່ຫົວເຂົ່າທີ່ເກີດຈາກຄວາມເສຍຫາຍຊໍາເຮື້ອຕໍ່ໜ້າຜິວກະດູກອ່ອນຂອງຫົວເຂົ່າ, ເຊິ່ງເຮັດໃຫ້ກະດູກອ່ອນໃຄ່ບວມ, ແຕກ, ແຕກ, ກັດເຊາະ, ແລະ ຫົດຕົວ. ສຸດທ້າຍ, ກະດູກອ່ອນຂອງຫົວເຂົ່າກົງກັນຂ້າມກໍ່ມີການປ່ຽນແປງທາງດ້ານພະຍາດຄືກັນ. ຄວາມໝາຍທີ່ແທ້ຈິງຂອງ CMP ແມ່ນ: ມີການປ່ຽນແປງທາງດ້ານພະຍາດຂອງກະດູກອ່ອນຂອງຫົວເຂົ່າ, ແລະ ໃນເວລາດຽວກັນ, ຍັງມີອາການ ແລະ ອາການຕ່າງໆເຊັ່ນ: ອາການເຈັບຫົວເຂົ່າ, ສຽງສຽດສີຂອງຫົວເຂົ່າ, ແລະ ກ້າມຊີ້ນຂາເບື້ອງລຸ່ມຫົດຕົວ.
ເນື່ອງຈາກກະດູກອ່ອນຂອງຂໍ້ຕໍ່ບໍ່ມີການເຊື່ອມຕໍ່ກັບເສັ້ນປະສາດ, ກົນໄກຂອງອາການເຈັບທີ່ເກີດຈາກໂຣກ chondromalacia ຍັງບໍ່ຈະແຈ້ງເທື່ອ. CMP ແມ່ນຜົນມາຈາກຜົນກະທົບລວມຂອງຫຼາຍປັດໃຈ. ປັດໄຈຕ່າງໆທີ່ເຮັດໃຫ້ເກີດການປ່ຽນແປງຂອງຄວາມດັນຂອງຂໍ້ຕໍ່ patellofemoral ແມ່ນສາເຫດພາຍນອກ, ໃນຂະນະທີ່ປະຕິກິລິຍາພູມຕ້ານທານຕົນເອງ, ການເສື່ອມຂອງກະດູກອ່ອນ, ແລະການປ່ຽນແປງຂອງຄວາມດັນໃນກະດູກແມ່ນສາເຫດພາຍໃນຂອງໂຣກ chondromalacia patellae.
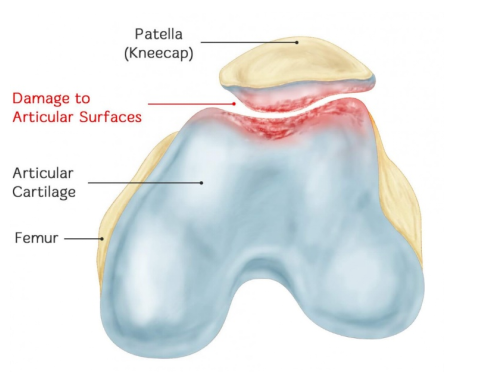
II. ລັກສະນະທີ່ສຳຄັນທີ່ສຸດຂອງໂຣກກະດູກຫົວເຂົ່າອັກເສບ (chondromalacia patellae) ແມ່ນການປ່ຽນແປງທາງດ້ານພະຍາດວິທະຍາສະເພາະ. ສະນັ້ນ, ຈາກທັດສະນະຂອງການປ່ຽນແປງທາງດ້ານພະຍາດວິທະຍາ, ໂຣກກະດູກຫົວເຂົ່າອັກເສບຖືກຈັດປະເພດແນວໃດ?
ທ່ານ Insall ໄດ້ອະທິບາຍເຖິງສີ່ຂັ້ນຕອນທາງດ້ານພະຍາດຂອງ CMP: ຂັ້ນຕອນທີ I ແມ່ນການອ່ອນລົງຂອງກະດູກອ່ອນທີ່ເກີດຈາກອາການບວມ, ຂັ້ນຕອນທີ II ແມ່ນຍ້ອນຮອຍແຕກໃນບໍລິເວນທີ່ອ່ອນລົງ, ຂັ້ນຕອນທີ III ແມ່ນການແຕກສະຫຼາຍຂອງກະດູກອ່ອນຂໍ້ຕໍ່; ຂັ້ນຕອນທີ IV ໝາຍເຖິງການປ່ຽນແປງຂອງການກັດເຊາະຂອງພະຍາດຂໍ້ອັກເສບ ແລະ ການສຳຜັດຂອງກະດູກ subchondral ເທິງໜ້າຜິວຂໍ້ຕໍ່.
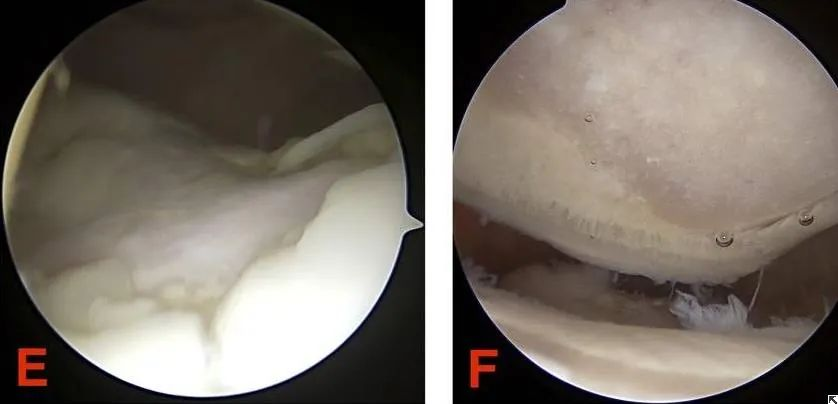
ລະບົບການໃຫ້ຄະແນນ Outerbridge ແມ່ນມີປະໂຫຍດທີ່ສຸດສຳລັບການປະເມີນບາດແຜຂອງກະດູກອ່ອນຂອງຂໍ້ຕໍ່ພາຍໃຕ້ການເບິ່ງເຫັນໂດຍກົງ ຫຼື ການສ່ອງກ້ອງຂໍ້ຕໍ່. ລະບົບການໃຫ້ຄະແນນ Outerbridge ມີດັ່ງຕໍ່ໄປນີ້:
ລະດັບທີ I: ມີພຽງກະດູກອ່ອນຂອງຂໍ້ຕໍ່ເທົ່ານັ້ນທີ່ອ່ອນລົງ (ກະດູກອ່ອນປິດອ່ອນລົງ). ໂດຍປົກກະຕິແລ້ວ ສິ່ງນີ້ຕ້ອງການການຕອບສະໜອງຕໍ່ການສຳຜັດດ້ວຍໂພຣບ ຫຼື ເຄື່ອງມືອື່ນໆເພື່ອປະເມີນ.
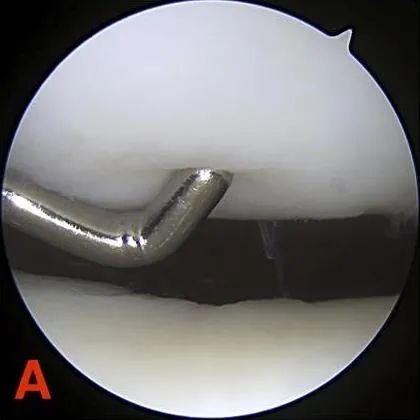
ລະດັບ II: ຄວາມຜິດປົກກະຕິບາງສ່ວນທີ່ມີເສັ້ນຜ່າສູນກາງບໍ່ເກີນ 1.3 ຊມ (0.5 ນິ້ວ) ຫຼື ໄປຮອດກະດູກ subchondral.
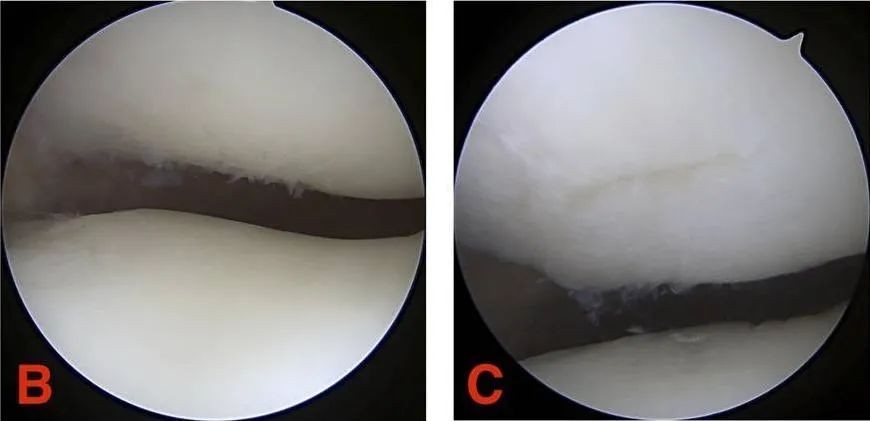
ລະດັບ III: ຮອຍແຕກຂອງກະດູກອ່ອນມີເສັ້ນຜ່າສູນກາງຫຼາຍກວ່າ 1.3 ຊມ (1/2 ນິ້ວ) ແລະຂະຫຍາຍໄປຫາກະດູກ subchondral.
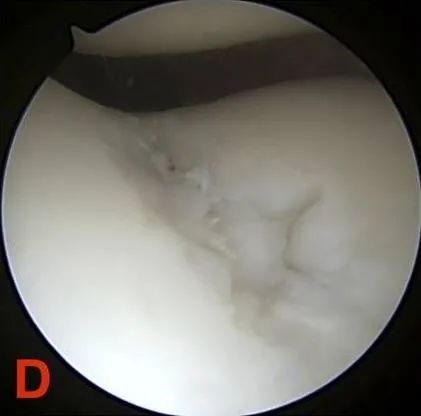
ຊັ້ນ IV: ການເປີດເຜີຍຂອງກະດູກ Subchondral.
III. ທັງພະຍາດວິທະຍາ ແລະ ການຈັດອັນດັບສະທ້ອນໃຫ້ເຫັນເຖິງສາລະສຳຄັນຂອງໂຣກກະດູກຫົວເຂົ່າອັກເສບ. ສະນັ້ນ, ອາການ ແລະ ການກວດທີ່ມີຄວາມໝາຍທີ່ສຸດສຳລັບການວິນິດໄສໂຣກກະດູກຫົວເຂົ່າອັກເສບແມ່ນຫຍັງ?
ການວິນິດໄສສ່ວນໃຫຍ່ແມ່ນອີງໃສ່ຄວາມເຈັບປວດຢູ່ຫລັງກະດູກຫົວເຂົ່າ, ເຊິ່ງເກີດຈາກການທົດສອບການຂົບຂອງກະດູກຫົວເຂົ່າ ແລະ ການທົດສອບການຍອງຂາດຽວ. ຈຸດສຸມຕ້ອງຢູ່ທີ່ການຈຳແນກວ່າມີການບາດເຈັບຂອງເຍື່ອຫຸ້ມກະດູກຫົວເຂົ່າ ແລະ ພະຍາດຂໍ້ອັກເສບຮ່ວມກັນຫຼືບໍ່. ເຖິງຢ່າງໃດກໍ່ຕາມ, ບໍ່ມີຄວາມສຳພັນລະຫວ່າງຄວາມຮຸນແຮງຂອງໂຣກກະດູກຫົວເຂົ່າ ແລະ ອາການທາງຄລີນິກຂອງໂຣກອາການເຈັບຫົວເຂົ່າດ້ານໜ້າ. MRI ແມ່ນວິທີການວິນິດໄສທີ່ຖືກຕ້ອງກວ່າ.
ອາການທີ່ພົບເລື້ອຍທີ່ສຸດແມ່ນອາການເຈັບຢູ່ທາງຫຼັງກະດູກຫົວເຂົ່າ ແລະ ພາຍໃນຫົວເຂົ່າ, ເຊິ່ງຮ້າຍແຮງຂຶ້ນຫຼັງຈາກການອອກກຳລັງກາຍ ຫຼື ການຂຶ້ນ ຫຼື ລົງຂັ້ນໄດ.
ການກວດຮ່າງກາຍສະແດງໃຫ້ເຫັນຄວາມເຈັບປວດຢ່າງຈະແຈ້ງຢູ່ບໍລິເວນກະດູກຫົວເຂົ່າ, ບໍລິເວນອ້ອມກະດູກຫົວເຂົ່າ, ຂອບກະດູກຫົວເຂົ່າ ແລະ ກະດູກຫົວເຂົ່າດ້ານຫຼັງ, ເຊິ່ງອາດຈະມີອາການເຈັບເລື່ອນຂອງກະດູກຫົວເຂົ່າ ແລະ ສຽງສຽດສີຂອງກະດູກຫົວເຂົ່າ. ອາດຈະມີນ້ຳໄຫຼອອກຂອງຂໍ້ຕໍ່ ແລະ ກ້າມຊີ້ນຂາສອງຂ້າງຫົດຕົວ. ໃນກໍລະນີທີ່ຮ້າຍແຮງ, ການງໍ ແລະ ການຢຽດຫົວເຂົ່າມີຈຳກັດ ແລະ ຄົນເຈັບບໍ່ສາມາດຢືນດ້ວຍຂາດຽວໄດ້. ໃນລະຫວ່າງການທົດສອບການບີບອັດຂອງກະດູກຫົວເຂົ່າ, ມີອາການເຈັບຮຸນແຮງຢູ່ທາງຫຼັງຂອງກະດູກຫົວເຂົ່າ, ຊີ້ບອກເຖິງຄວາມເສຍຫາຍຂອງກະດູກອ່ອນຂໍ້ຕໍ່ຂອງກະດູກຫົວເຂົ່າ, ເຊິ່ງມີຄວາມສຳຄັນໃນການວິນິດໄສ. ການທົດສອບທີ່ໜ້າເປັນຫ່ວງມັກຈະເປັນບວກ, ແລະ ການທົດສອບການນັ່ງຍອງແມ່ນບວກ. ເມື່ອຫົວເຂົ່າງໍ 20° ຫາ 30°, ຖ້າຂອບເຂດຂອງການເຄື່ອນໄຫວພາຍໃນ ແລະ ພາຍນອກຂອງກະດູກຫົວເຂົ່າເກີນ 1/4 ຂອງເສັ້ນຜ່າສູນກາງທາງຂວາງຂອງກະດູກຫົວເຂົ່າ, ມັນຊີ້ບອກເຖິງການເຄື່ອນທີ່ຂອງກະດູກຫົວເຂົ່າ. ການວັດແທກມຸມ Q ຂອງການງໍຫົວເຂົ່າ 90° ສາມາດສະທ້ອນເຖິງເສັ້ນທາງການເຄື່ອນໄຫວຂອງກະດູກຫົວເຂົ່າທີ່ຜິດປົກກະຕິ.
ການກວດສຸຂະພາບເສີມທີ່ໜ້າເຊື່ອຖືທີ່ສຸດແມ່ນ MRI, ເຊິ່ງຄ່ອຍໆທົດແທນການຜ່າຕັດຂໍ້ຕໍ່ ແລະ ກາຍເປັນວິທີການທີ່ບໍ່ແມ່ນການຜ່າຕັດ ແລະ ໜ້າເຊື່ອຖືຂອງ CMP. ການກວດດ້ວຍຮູບພາບສ່ວນໃຫຍ່ແມ່ນສຸມໃສ່ຕົວກໍານົດເຫຼົ່ານີ້: ຄວາມສູງຂອງກະດູກຫົວເຂົ່າ (ດັດຊະນີ Caton, PH), ມຸມຮ່ອງກະດູກຂາ (FTA), ອັດຕາສ່ວນພື້ນຜິວຂ້າງຂອງກະດູກຂາ (SLFR), ມຸມປັບຂອງກະດູກຫົວເຂົ່າ (PCA), ມຸມອຽງຂອງກະດູກຫົວເຂົ່າ (PTA), ໃນນັ້ນ PH, PCA, ແລະ PTA ແມ່ນຕົວກໍານົດທີ່ເຊື່ອຖືໄດ້ຂອງຂໍ້ຕໍ່ຫົວເຂົ່າສໍາລັບການວິນິດໄສ CMP ໃນໄລຍະຕົ້ນ.
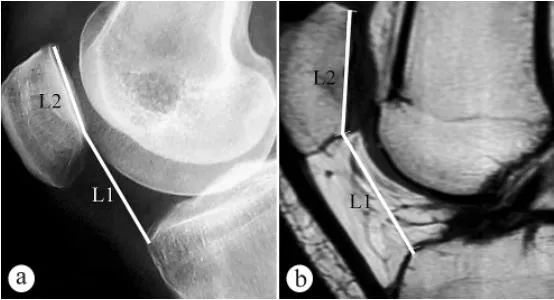
ການຖ່າຍຮູບເອັກຊະເຣ ແລະ MRI ໄດ້ຖືກນໍາໃຊ້ເພື່ອວັດແທກຄວາມສູງຂອງກະດູກຫົວເຂົ່າ (ດັດຊະນີ Caton, PH): ກ. ການຖ່າຍຮູບເອັກຊະເຣແກນໃນທ່າຢືນຮັບນໍ້າໜັກ ໂດຍມີຫົວເຂົ່າງໍຢູ່ທີ່ 30°, ຂ. ການຖ່າຍຮູບ MRI ໃນທ່າທີ່ມີຫົວເຂົ່າງໍຢູ່ທີ່ 30°. L1 ແມ່ນມຸມອຽງຂອງກະດູກຫົວເຂົ່າ, ເຊິ່ງເປັນໄລຍະຫ່າງຈາກຈຸດຕໍ່າສຸດຂອງໜ້າຜິວຂອງຂໍ້ຕໍ່ກະດູກຫົວເຂົ່າໄປຫາມຸມດ້ານໜ້າຂອງຮູບຮ່າງຂອງກະດູກຫົວເຂົ່າທີ່ສູງ, L2 ແມ່ນຄວາມຍາວຂອງໜ້າຜິວຂອງຂໍ້ຕໍ່ກະດູກຫົວເຂົ່າ, ແລະດັດຊະນີ Caton = L1/L2.
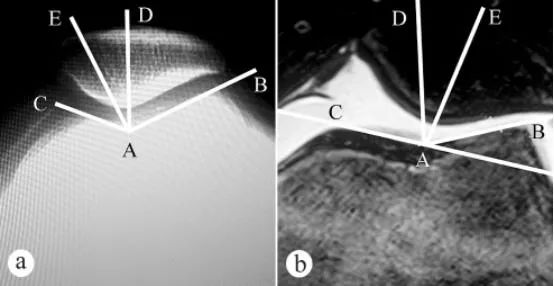
ມຸມຮ່ອງກະດູກຂາ ແລະ ມຸມຄວາມເໝາະສົມຂອງກະດູກຫົວເຂົ່າ (PCA) ໄດ້ຖືກວັດແທກໂດຍການຖ່າຍຮູບເອັກຊະເຣ ແລະ MRI: ກ. ການຖ່າຍຮູບເອັກຊະເຣແກນທີ່ມີຫົວເຂົ່າງໍຢູ່ທີ່ 30° ໃນທ່າຢືນຮັບນ້ຳໜັກ; ຂ. MRI ທີ່ມີຫົວເຂົ່າງໍຢູ່ທີ່ 30°. ມຸມຮ່ອງກະດູກຂາປະກອບດ້ວຍສອງເສັ້ນຄື: ຈຸດຕໍ່າສຸດ A ຂອງຮ່ອງກະດູກຂາ, ຈຸດສູງສຸດ C ຂອງໜ້າຜິວຂໍ້ຕໍ່ກະດູກຂາ, ແລະ ຈຸດສູງສຸດ B ຂອງໜ້າຜິວຂໍ້ຕໍ່ກະດູກຂາ. ∠BAC ແມ່ນມຸມຮ່ອງກະດູກຂາ. ມຸມຮ່ອງກະດູກຂາໄດ້ຖືກແຕ້ມໃສ່ຮູບພາບແກນຂອງກະດູກຫົວເຂົ່າ, ແລະຫຼັງຈາກນັ້ນເສັ້ນແບ່ງສອງສ່ວນຂອງ AD ຂອງ ∠BAC ໄດ້ຖືກແຕ້ມ. ຫຼັງຈາກນັ້ນ, ເສັ້ນຊື່ AE ໄດ້ຖືກແຕ້ມຈາກຈຸດຕໍ່າສຸດ A ຂອງຮ່ອງກະດູກຂາເປັນຈຸດເລີ່ມຕົ້ນຜ່ານຈຸດຕໍ່າສຸດ E ຂອງສັນກະດູກຫົວເຂົ່າ. ມຸມລະຫວ່າງເສັ້ນຊື່ AD ແລະ AE (∠DAE) ແມ່ນມຸມຄວາມເໝາະສົມຂອງກະດູກຫົວເຂົ່າ.
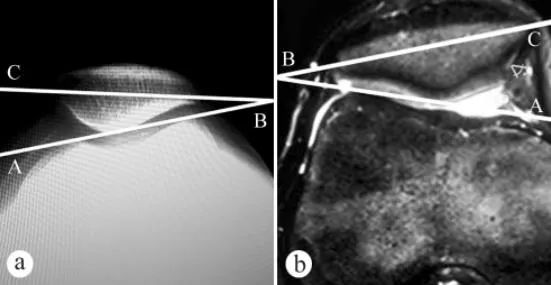
ການຖ່າຍຮູບເອັກຊະເຣ ແລະ MRI ໄດ້ຖືກນໍາໃຊ້ເພື່ອວັດແທກມຸມອຽງຂອງກະດູກຫົວເຂົ່າ (PTA): ກ. ການຖ່າຍຮູບເອັກຊະເຣແກນໃນທ່າຢືນຮັບນໍ້າໜັກ ໂດຍມີຫົວເຂົ່າງໍຢູ່ທີ່ 30°, ຂ. ການຖ່າຍຮູບ MRI ໃນທ່າທີ່ມີຫົວເຂົ່າງໍຢູ່ທີ່ 30°. ມຸມອຽງຂອງກະດູກຫົວເຂົ່າແມ່ນມຸມລະຫວ່າງເສັ້ນທີ່ເຊື່ອມຕໍ່ຈຸດສູງສຸດຂອງກະດູກຂາດ້ານໃນ ແລະ ດ້ານຂ້າງ ແລະ ແກນຂວາງຂອງກະດູກຫົວເຂົ່າ, ເຊັ່ນ ∠ABC.
ການຖ່າຍພາບລັງສີເປັນການຍາກທີ່ຈະວິນິດໄສພະຍາດ CMP ໃນໄລຍະຕົ້ນໆຈົນກວ່າໄລຍະກ້າວໜ້າ, ເມື່ອການສູນເສຍກະດູກອ່ອນຢ່າງຫຼວງຫຼາຍ, ການສູນເສຍພື້ນທີ່ຂໍ້ຕໍ່, ແລະ ພະຍາດກະດູກອ່ອນອັກເສບ ແລະ ການປ່ຽນແປງຂອງຖົງນ້ຳແມ່ນເຫັນໄດ້ຊັດເຈນ. ການສ່ອງກ້ອງຂໍ້ຕໍ່ສາມາດບັນລຸການວິນິດໄສທີ່ໜ້າເຊື່ອຖືໄດ້ເພາະມັນໃຫ້ພາບທີ່ດີເລີດຂອງຂໍ້ຕໍ່ກະດູກຫົວເຂົ່າ; ຢ່າງໃດກໍຕາມ, ບໍ່ມີຄວາມສຳພັນທີ່ຊັດເຈນລະຫວ່າງຄວາມຮຸນແຮງຂອງພະຍາດກະດູກຫົວເຂົ່າ ແລະ ລະດັບຂອງອາການ. ດັ່ງນັ້ນ, ອາການເຫຼົ່ານີ້ບໍ່ຄວນເປັນຕົວຊີ້ບອກສຳລັບການກວດກ້ອງຂໍ້ຕໍ່. ນອກຈາກນັ້ນ, ການຖ່າຍພາບກະດູກຫົວເຂົ່າ, ເປັນວິທີການວິນິດໄສແບບຮຸກຮານ ແລະ ເປັນຮູບແບບ, ໂດຍທົ່ວໄປແລ້ວແມ່ນໃຊ້ພຽງແຕ່ໃນໄລຍະກ້າວໜ້າຂອງພະຍາດເທົ່ານັ້ນ. MRI ແມ່ນວິທີການວິນິດໄສທີ່ບໍ່ແມ່ນການຮຸກຮານທີ່ສັນຍາວ່າຈະມີຄວາມສາມາດພິເສດໃນການກວດຫາບາດແຜຂອງກະດູກອ່ອນ ເຊັ່ນດຽວກັນກັບຄວາມຜິດປົກກະຕິພາຍໃນຂອງກະດູກອ່ອນກ່ອນທີ່ການສູນເສຍກະດູກອ່ອນທາງດ້ານຮູບຮ່າງຈະເບິ່ງເຫັນໄດ້ດ້ວຍຕາເປົ່າ.
IV. ໂຣກກະດູກອ່ອນອັກເສບອາດຈະສາມາດປິ່ນປົວໃຫ້ຫາຍດີໄດ້ ຫຼື ອາດຈະພັດທະນາໄປສູ່ໂລກຂໍ້ອັກເສບກະດູກຫົວເຂົ່າ. ການປິ່ນປົວແບບອະນຸລັກທີ່ມີປະສິດທິພາບຄວນໄດ້ຮັບການໃຫ້ທັນເວລາໃນໄລຍະຕົ້ນໆຂອງພະຍາດ. ດັ່ງນັ້ນ, ການປິ່ນປົວແບບອະນຸລັກປະກອບມີຫຍັງແດ່?
ໂດຍທົ່ວໄປແລ້ວເຊື່ອກັນວ່າໃນໄລຍະຕົ້ນໆ (ໄລຍະທີ I ຫາ II), ກະດູກອ່ອນຂອງກະດູກຫົວເຂົ່າຍັງມີຄວາມສາມາດໃນການສ້ອມແປງ, ແລະຄວນປະຕິບັດການປິ່ນປົວທີ່ບໍ່ແມ່ນການຜ່າຕັດທີ່ມີປະສິດທິພາບ. ນີ້ສ່ວນໃຫຍ່ແມ່ນລວມເຖິງການຈຳກັດກິດຈະກຳ ຫຼື ການພັກຜ່ອນ, ແລະ ການໃຊ້ຢາຕ້ານການອັກເສບທີ່ບໍ່ແມ່ນສະເຕີຣອຍເມື່ອຈຳເປັນ. ນອກຈາກນັ້ນ, ຄວນຊຸກຍູ້ໃຫ້ຄົນເຈັບອອກກຳລັງກາຍພາຍໃຕ້ການຊີ້ນຳຂອງນັກກາຍຍະພາບເພື່ອເສີມສ້າງກ້າມຊີ້ນ quadriceps ແລະ ເພີ່ມຄວາມໝັ້ນຄົງຂອງຂໍ້ຕໍ່ຫົວເຂົ່າ.
ມັນຄວນຈະສັງເກດວ່າໃນລະຫວ່າງການຢຸດການເຄື່ອນໄຫວ, ເຄື່ອງປ້ອງກັນຫົວເຂົ່າ ຫຼື ເຄື່ອງຊ່ວຍກະດູກຫົວເຂົ່າໂດຍທົ່ວໄປແລ້ວຈະຖືກໃສ່, ແລະ ການຕິດພາສເຕີ້ຄວນຫຼີກລ່ຽງຫຼາຍເທົ່າທີ່ຈະຫຼາຍໄດ້, ເພາະມັນສາມາດນໍາໄປສູ່ການບາດເຈັບທີ່ບໍ່ໄດ້ໃຊ້ຂອງກະດູກອ່ອນໄດ້ງ່າຍ; ເຖິງແມ່ນວ່າການປິ່ນປົວດ້ວຍການປິດກັ້ນສາມາດບັນເທົາອາການໄດ້, ແຕ່ບໍ່ຄວນໃຊ້ຮໍໂມນ ຫຼື ໃຊ້ຢ່າງລະມັດລະວັງ, ເພາະມັນຍັບຍັ້ງການສັງເຄາະ glycoproteins ແລະ collagen ແລະ ສົ່ງຜົນກະທົບຕໍ່ການສ້ອມແປງກະດູກອ່ອນ; ເມື່ອຂໍ້ຕໍ່ໃຄ່ບວມ ແລະ ອາການເຈັບຮ້າຍແຮງຂຶ້ນຢ່າງກະທັນຫັນ, ສາມາດປະຄົບດ້ວຍນ້ຳກ້ອນໄດ້, ແລະ ສາມາດປະຄົບດ້ວຍການປິ່ນປົວທາງດ້ານຮ່າງກາຍ ແລະ ປະຄົບດ້ວຍນ້ຳອຸ່ນໄດ້ຫຼັງຈາກ 48 ຊົ່ວໂມງ.
V. ໃນຄົນເຈັບໄລຍະສຸດທ້າຍ, ຄວາມສາມາດໃນການສ້ອມແປງກະດູກອ່ອນຂອງຂໍ້ຕໍ່ແມ່ນບໍ່ດີ, ສະນັ້ນການປິ່ນປົວແບບອະນຸລັກມັກຈະບໍ່ມີປະສິດທິພາບ ແລະ ຈຳເປັນຕ້ອງໄດ້ຮັບການຜ່າຕັດ. ການຜ່າຕັດປະກອບມີຫຍັງແດ່?
ຕົວຊີ້ບອກສຳລັບການຜ່າຕັດປະກອບມີ: ຫຼັງຈາກການປິ່ນປົວແບບອະນຸລັກຢ່າງເຂັ້ມງວດເປັນເວລາຫຼາຍເດືອນ, ອາການເຈັບຂອງກະດູກຫົວເຂົ່າຍັງຄົງຢູ່; ຖ້າມີຄວາມຜິດປົກກະຕິມາແຕ່ກຳເນີດ ຫຼື ເກີດຂຶ້ນ, ການປິ່ນປົວດ້ວຍການຜ່າຕັດສາມາດພິຈາລະນາໄດ້. ຖ້າກະດູກອ່ອນ Outerbridge III-IV ເສຍຫາຍ, ຂໍ້ບົກຜ່ອງດັ່ງກ່າວຈະບໍ່ສາມາດເຕັມໄປດ້ວຍກະດູກອ່ອນຂໍ້ຕໍ່ທີ່ແທ້ຈິງໄດ້. ໃນເວລານີ້, ການໂກນບໍລິເວນທີ່ເສຍຫາຍຂອງກະດູກອ່ອນທີ່ມີການໂຫຼດເກີນຊໍາເຮື້ອບໍ່ສາມາດປ້ອງກັນຂະບວນການເສື່ອມສະພາບຂອງໜ້າຜິວຂໍ້ຕໍ່ໄດ້.
ວິທີການຜ່າຕັດປະກອບມີ:
(1) ການຜ່າຕັດດ້ວຍກ້ອງສ่องຂໍ້ຕໍ່ (Arthroscopic surgery) ແມ່ນວິທີໜຶ່ງທີ່ມີປະສິດທິພາບໃນການວິນິດໄສ ແລະ ປິ່ນປົວໂຣກກະດູກອ່ອນ (chondromalacia patella). ມັນສາມາດສັງເກດເຫັນການປ່ຽນແປງຂອງໜ້າຜິວກະດູກອ່ອນພາຍໃຕ້ກ້ອງຈຸລະທັດໄດ້ໂດຍກົງ. ໃນກໍລະນີທີ່ບໍ່ຮຸນແຮງ, ບາດແຜການກັດເຊາະຂະໜາດນ້ອຍກວ່າໃນກະດູກອ່ອນຂອງຂໍ້ຕໍ່ສາມາດຂູດເພື່ອຟື້ນຟູໄດ້.
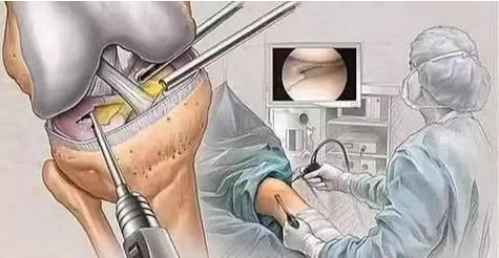

(2) ການຍົກຂອງກະດູກຂາດ້ານຂ້າງ; (3) ການຜ່າຕັດໜ້າຜິວກະດູກອ່ອນຂອງກະດູກຫົວເຂົ່າ. ການຜ່າຕັດນີ້ແມ່ນເຮັດສຳລັບຄົນເຈັບທີ່ມີຄວາມເສຍຫາຍຂອງກະດູກອ່ອນເລັກນ້ອຍເພື່ອສົ່ງເສີມການສ້ອມແປງກະດູກອ່ອນ; (4) ການຜ່າຕັດກະດູກຫົວເຂົ່າແມ່ນເຮັດສຳລັບຄົນເຈັບທີ່ມີຄວາມເສຍຫາຍຮ້າຍແຮງຕໍ່ໜ້າຜິວກະດູກອ່ອນຂອງກະດູກຫົວເຂົ່າ.
ເວລາໂພສ: ວັນທີ 15 ພະຈິກ 2024










