ກະດູກຫັກລະຫວ່າງກະດູກຂາຂອງກະດູກຂາຄິດເປັນ 50% ຂອງກະດູກຫັກທີ່ສະໂພກໃນຜູ້ສູງອາຍຸ. ການປິ່ນປົວແບບອະນຸລັກມີແນວໂນ້ມທີ່ຈະເກີດອາການແຊກຊ້ອນເຊັ່ນ: ການອຸດຕັນຂອງເສັ້ນເລືອດດຳເລິກ, ການອຸດຕັນຂອງປອດ, ບາດແຜຈາກການກົດທັບ, ແລະ ການຕິດເຊື້ອໃນປອດ. ອັດຕາການຕາຍພາຍໃນໜຶ່ງປີເກີນ 20%. ດັ່ງນັ້ນ, ໃນກໍລະນີທີ່ສະພາບຮ່າງກາຍຂອງຄົນເຈັບອະນຸຍາດ, ການຜ່າຕັດພາຍໃນແຕ່ຫົວທີແມ່ນການປິ່ນປົວທີ່ນິຍົມໃຊ້ສຳລັບກະດູກຫັກລະຫວ່າງກະດູກຂາ.
ການຕິດຕັ້ງເລັບພາຍໃນກະດູກຂໍ່ ປະຈຸບັນແມ່ນມາດຕະຖານຄຳສຳລັບການປິ່ນປົວກະດູກຫັກລະຫວ່າງກະດູກຂໍ່. ໃນການສຶກສາກ່ຽວກັບປັດໃຈທີ່ມີອິດທິພົນຕໍ່ການຕິດຕັ້ງ PFNA ພາຍໃນ, ປັດໄຈຕ່າງໆເຊັ່ນ: ຄວາມຍາວຂອງເລັບ PFNA, ມຸມ varus, ແລະ ການອອກແບບໄດ້ຖືກລາຍງານໃນການສຶກສາຫຼາຍໆຄັ້ງກ່ອນໜ້ານີ້. ຢ່າງໃດກໍຕາມ, ມັນຍັງບໍ່ຈະແຈ້ງວ່າຄວາມໜາຂອງເລັບຫຼັກມີຜົນກະທົບຕໍ່ຜົນໄດ້ຮັບດ້ານໜ້າທີ່ຫຼືບໍ່. ເພື່ອແກ້ໄຂບັນຫານີ້, ນັກວິຊາການຕ່າງປະເທດໄດ້ໃຊ້ເລັບພາຍໃນກະດູກຂໍ່ທີ່ມີຄວາມຍາວເທົ່າກັນແຕ່ຄວາມໜາແຕກຕ່າງກັນເພື່ອແກ້ໄຂກະດູກຫັກລະຫວ່າງກະດູກຂໍ່ໃນຜູ້ສູງອາຍຸ (ອາຍຸ > 50 ປີ), ໂດຍມີຈຸດປະສົງເພື່ອປຽບທຽບວ່າມີຄວາມແຕກຕ່າງໃນຜົນໄດ້ຮັບດ້ານໜ້າທີ່ຫຼືບໍ່.
ການສຶກສາລວມມີ 191 ກໍລະນີຂອງການກະດູກຫັກລະຫວ່າງກະດູກຂ້າງດຽວ, ເຊິ່ງທັງໝົດໄດ້ຮັບການປິ່ນປົວດ້ວຍການສ້ອມແປງພາຍໃນ PFNA-II. ເມື່ອກະດູກນ້ອຍກວ່າແຕກແລະແຍກອອກ, ຈະໃຊ້ຕະປູສັ້ນ 200 ມມ; ເມື່ອກະດູກນ້ອຍກວ່າຍັງຄົງຢູ່ ຫຼື ບໍ່ແຍກອອກ, ຈະໃຊ້ຕະປູສັ້ນຫຼາຍ 170 ມມ. ເສັ້ນຜ່າສູນກາງຂອງເລັບຫຼັກມີຂະໜາດຕັ້ງແຕ່ 9-12 ມມ. ການປຽບທຽບຫຼັກໃນການສຶກສາໄດ້ສຸມໃສ່ຕົວຊີ້ວັດຕໍ່ໄປນີ້:
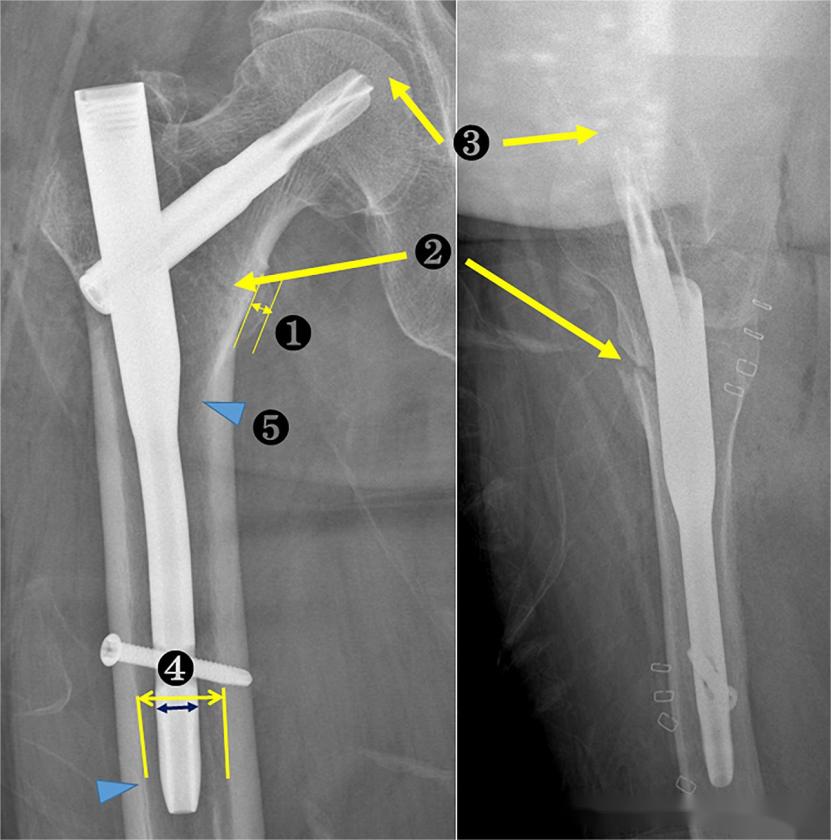
1. ຄວາມກວ້າງຂອງ trochanter ທີ່ນ້ອຍກວ່າ, ເພື່ອປະເມີນວ່າການວາງຕຳແໜ່ງແມ່ນມາດຕະຖານຫຼືບໍ່;
2. ຄວາມສຳພັນລະຫວ່າງ cortex ທາງກາງຂອງຊິ້ນສ່ວນຫົວ-ຄໍ ແລະ ຊິ້ນສ່ວນທາງໄກ, ເພື່ອປະເມີນຄຸນນະພາບຂອງການຫຼຸດຜ່ອນ;
3. ໄລຍະຫ່າງປາຍ-ປາຍ (TAD);
4. ອັດຕາສ່ວນຂອງຕະປູຕໍ່ຄອງ (NCR). NCR ແມ່ນອັດຕາສ່ວນຂອງເສັ້ນຜ່າສູນກາງຂອງຕະປູຫຼັກຕໍ່ເສັ້ນຜ່າສູນກາງຂອງຄອງກະດູກເທິງລະນາບສະກູລັອກທາງໄກ.
ໃນບັນດາຄົນເຈັບ 191 ຄົນ, ການແຈກຢາຍຂອງກໍລະນີຕ່າງໆໂດຍອີງໃສ່ຄວາມຍາວ ແລະ ເສັ້ນຜ່າສູນກາງຂອງເລັບຫຼັກແມ່ນສະແດງຢູ່ໃນຮູບຕໍ່ໄປນີ້:
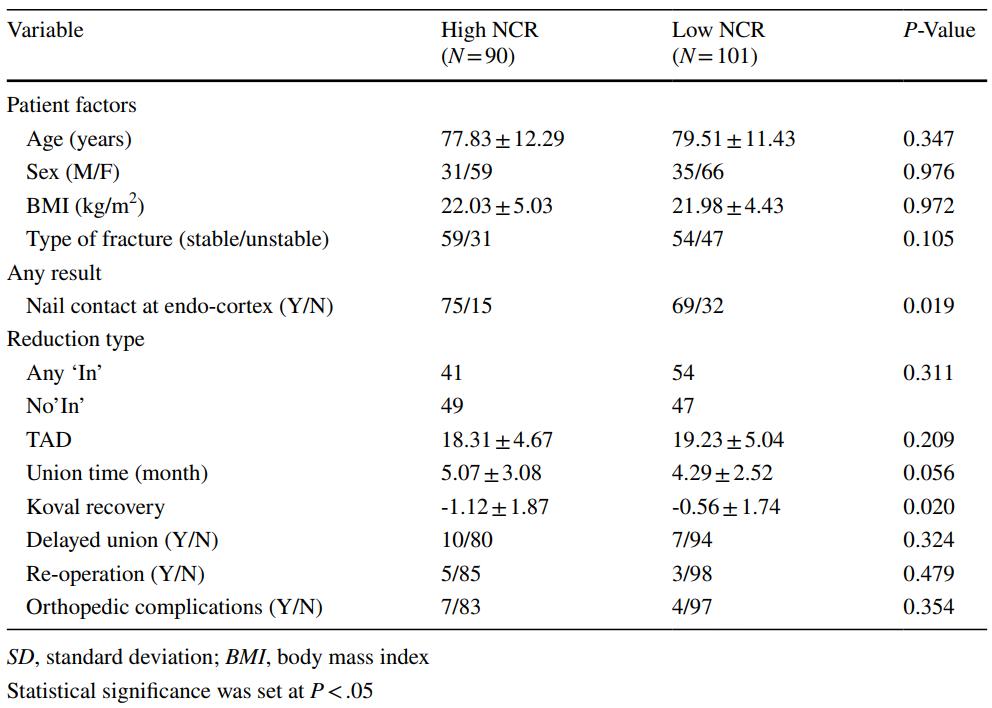
NCR ສະເລ່ຍແມ່ນ 68.7%. ໂດຍໃຊ້ຄ່າສະເລ່ຍນີ້ເປັນເກນ, ກໍລະນີທີ່ມີ NCR ຫຼາຍກວ່າຄ່າສະເລ່ຍຖືກພິຈາລະນາວ່າມີເສັ້ນຜ່າສູນກາງເລັບຫຼັກໜາກວ່າ, ໃນຂະນະທີ່ກໍລະນີທີ່ມີ NCR ໜ້ອຍກວ່າຄ່າສະເລ່ຍຖືກພິຈາລະນາວ່າມີເສັ້ນຜ່າສູນກາງເລັບຫຼັກບາງກວ່າ. ສິ່ງນີ້ນຳໄປສູ່ການຈັດປະເພດຄົນເຈັບເຂົ້າໃນກຸ່ມເລັບຫຼັກໜາ (90 ກໍລະນີ) ແລະກຸ່ມເລັບຫຼັກບາງ (101 ກໍລະນີ).
ຜົນໄດ້ຮັບຊີ້ໃຫ້ເຫັນວ່າບໍ່ມີຄວາມແຕກຕ່າງທີ່ມີນัยສຳຄັນທາງສະຖິຕິລະຫວ່າງກຸ່ມເລັບຫຼັກໜາ ແລະ ກຸ່ມເລັບຫຼັກບາງ ໃນແງ່ຂອງໄລຍະຫ່າງປາຍ-ປາຍ, ຄະແນນ Koval, ອັດຕາການຫາຍດີຊ້າ, ອັດຕາການຜ່າຕັດຄືນໃໝ່, ແລະ ອາການແຊກຊ້ອນທາງດ້ານກະດູກ.
ຄ້າຍຄືກັນກັບການສຶກສາຄັ້ງນີ້, ບົດຄວາມໜຶ່ງໄດ້ຖືກຕີພິມໃນ "ວາລະສານການບາດເຈັບກະດູກ" ໃນປີ 2021: [ຫົວຂໍ້ຂອງບົດຄວາມ].
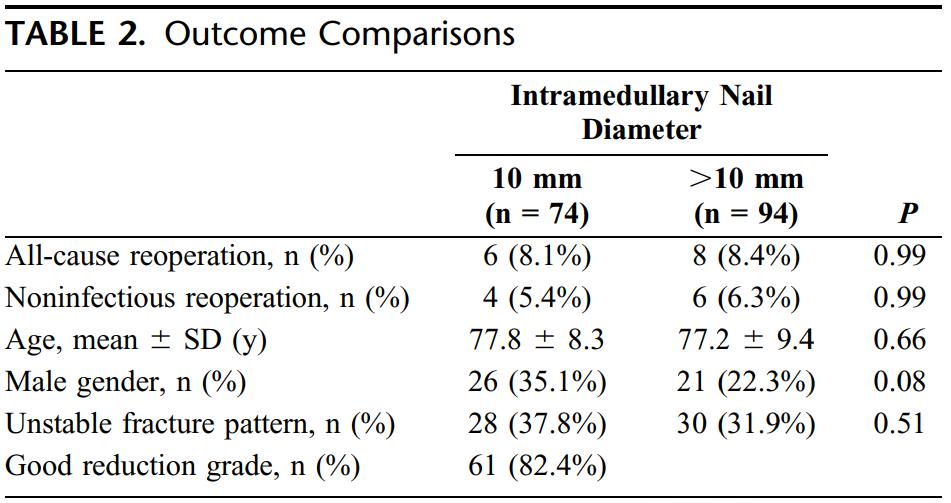
ການສຶກສາລວມມີຄົນເຈັບຜູ້ສູງອາຍຸ 168 ຄົນ (ອາຍຸ > 60 ປີ) ທີ່ມີກະດູກຫັກລະຫວ່າງກະດູກຂໍ່, ທັງໝົດໄດ້ຮັບການປິ່ນປົວດ້ວຍເລັບຫົວ. ອີງຕາມເສັ້ນຜ່າສູນກາງຂອງເລັບຫຼັກ, ຄົນເຈັບໄດ້ຖືກແບ່ງອອກເປັນກຸ່ມ 10 ມມ ແລະ ກຸ່ມທີ່ມີເສັ້ນຜ່າສູນກາງຫຼາຍກວ່າ 10 ມມ. ຜົນໄດ້ຮັບຍັງຊີ້ໃຫ້ເຫັນວ່າບໍ່ມີຄວາມແຕກຕ່າງທີ່ສຳຄັນທາງສະຖິຕິໃນອັດຕາການຜ່າຕັດຄືນໃໝ່ (ທັງໂດຍລວມ ຫຼື ບໍ່ຕິດເຊື້ອ) ລະຫວ່າງສອງກຸ່ມ. ຜູ້ຂຽນການສຶກສາແນະນຳວ່າ, ໃນຄົນເຈັບຜູ້ສູງອາຍຸທີ່ມີກະດູກຫັກລະຫວ່າງກະດູກຂໍ່, ການໃຊ້ເລັບຫຼັກເສັ້ນຜ່າສູນກາງ 10 ມມ ແມ່ນພຽງພໍ, ແລະບໍ່ຈຳເປັນຕ້ອງມີການເຈາະຫຼາຍເກີນໄປ, ຍ້ອນວ່າມັນຍັງສາມາດບັນລຸຜົນໄດ້ຮັບດ້ານການເຮັດວຽກທີ່ເອື້ອອຳນວຍ.
ເວລາໂພສ: ກຸມພາ-23-2024