ໃນໄລຍະສອງສາມທົດສະວັດທີ່ຜ່ານມາ, ອັດຕາການເກີດຂອງກະດູກຫັກຂໍ້ມືສ່ວນຕົ້ນ (PHFs) ໄດ້ເພີ່ມຂຶ້ນຫຼາຍກວ່າ 28%, ແລະອັດຕາການຜ່າຕັດໄດ້ເພີ່ມຂຶ້ນຫຼາຍກວ່າ 10% ໃນຄົນເຈັບທີ່ມີອາຍຸ 65 ປີຂຶ້ນໄປ. ແນ່ນອນ, ຄວາມໜາແໜ້ນຂອງກະດູກຫຼຸດລົງ ແລະ ຈຳນວນການລົ້ມທີ່ເພີ່ມຂຶ້ນແມ່ນປັດໄຈສ່ຽງຕົ້ນຕໍໃນປະຊາກອນຜູ້ສູງອາຍຸທີ່ເພີ່ມຂຶ້ນ. ເຖິງແມ່ນວ່າມີວິທີການຜ່າຕັດຫຼາກຫຼາຍຊະນິດເພື່ອຈັດການກັບ PHF ທີ່ເຄື່ອນທີ່ ຫຼື ບໍ່ໝັ້ນຄົງ, ແຕ່ຍັງບໍ່ມີຄວາມເຫັນດີເປັນເອກະພາບກ່ຽວກັບວິທີການຜ່າຕັດທີ່ດີທີ່ສຸດສຳລັບຜູ້ສູງອາຍຸ. ການພັດທະນາແຜ່ນຄວບຄຸມມຸມໄດ້ສະໜອງທາງເລືອກໃນການປິ່ນປົວສຳລັບການປິ່ນປົວດ້ວຍການຜ່າຕັດຂອງ PHFs, ແຕ່ຕ້ອງໄດ້ພິຈາລະນາອັດຕາການແຊກຊ້ອນສູງເຖິງ 40%. ລາຍງານທົ່ວໄປທີ່ສຸດແມ່ນການຍຸບຕົວຂອງກະດູກທີ່ອຸດຕັນດ້ວຍການຫຼຸດອອກຈາກສະກູ ແລະ ການເນົ່າເປື່ອຍຂອງກະດູກຫົວຂໍ້.
ການຫຼຸດຜ່ອນການແຕກຫັກຕາມຮ່າງກາຍ, ການຟື້ນຟູໂມເມັນກະດູກຫົວເຂົ່າ, ແລະ ການຕິດສະກູພາຍໃຕ້ຜິວໜັງທີ່ຖືກຕ້ອງສາມາດຫຼຸດຜ່ອນອາການແຊກຊ້ອນດັ່ງກ່າວໄດ້. ການຕິດສະກູມັກຈະເຮັດໄດ້ຍາກເນື່ອງຈາກຄຸນນະພາບຂອງກະດູກທີ່ອ່ອນແອຂອງກະດູກຫົວເຂົ່າສ່ວນປາຍທີ່ເກີດຈາກພະຍາດກະດູກພຸນ. ເພື່ອແກ້ໄຂບັນຫານີ້, ການເສີມສ້າງການເຊື່ອມຕໍ່ກະດູກ-ສະກູທີ່ມີຄຸນນະພາບກະດູກທີ່ບໍ່ດີໂດຍການໃຊ້ຊີມັງກະດູກ polymethylmethacrylate (PMMA) ອ້ອມຮອບປາຍສະກູແມ່ນວິທີການໃໝ່ເພື່ອປັບປຸງຄວາມແຂງແຮງຂອງການຕິດສະກູ.
ການສຶກສາໃນປະຈຸບັນນີ້ມີຈຸດປະສົງເພື່ອປະເມີນ ແລະ ວິເຄາະຜົນການຖ່າຍພາບລັງສີຂອງ PHF ທີ່ໄດ້ຮັບການປິ່ນປົວດ້ວຍແຜ່ນຄວບຄຸມການทรงตัวທີ່ມີມຸມ ແລະ ການເພີ່ມປາຍສະກູເພີ່ມເຕີມໃນຄົນເຈັບທີ່ມີອາຍຸຫຼາຍກວ່າ 60 ປີ.
Ⅰ.ວັດສະດຸ ແລະ ວິທີການ
ມີຄົນເຈັບທັງໝົດ 49 ຄົນທີ່ໄດ້ຮັບການຊຸບໂລຫະທີ່ມີມຸມໝັ້ນຄົງ ແລະ ການເສີມຊີມັງເພີ່ມເຕີມດ້ວຍສະກູສຳລັບ PHFs, ແລະ ມີຄົນເຈັບ 24 ຄົນໄດ້ຖືກລວມເຂົ້າໃນການສຶກສາໂດຍອີງໃສ່ເກນການລວມເອົາ ແລະ ການຍົກເວັ້ນ.
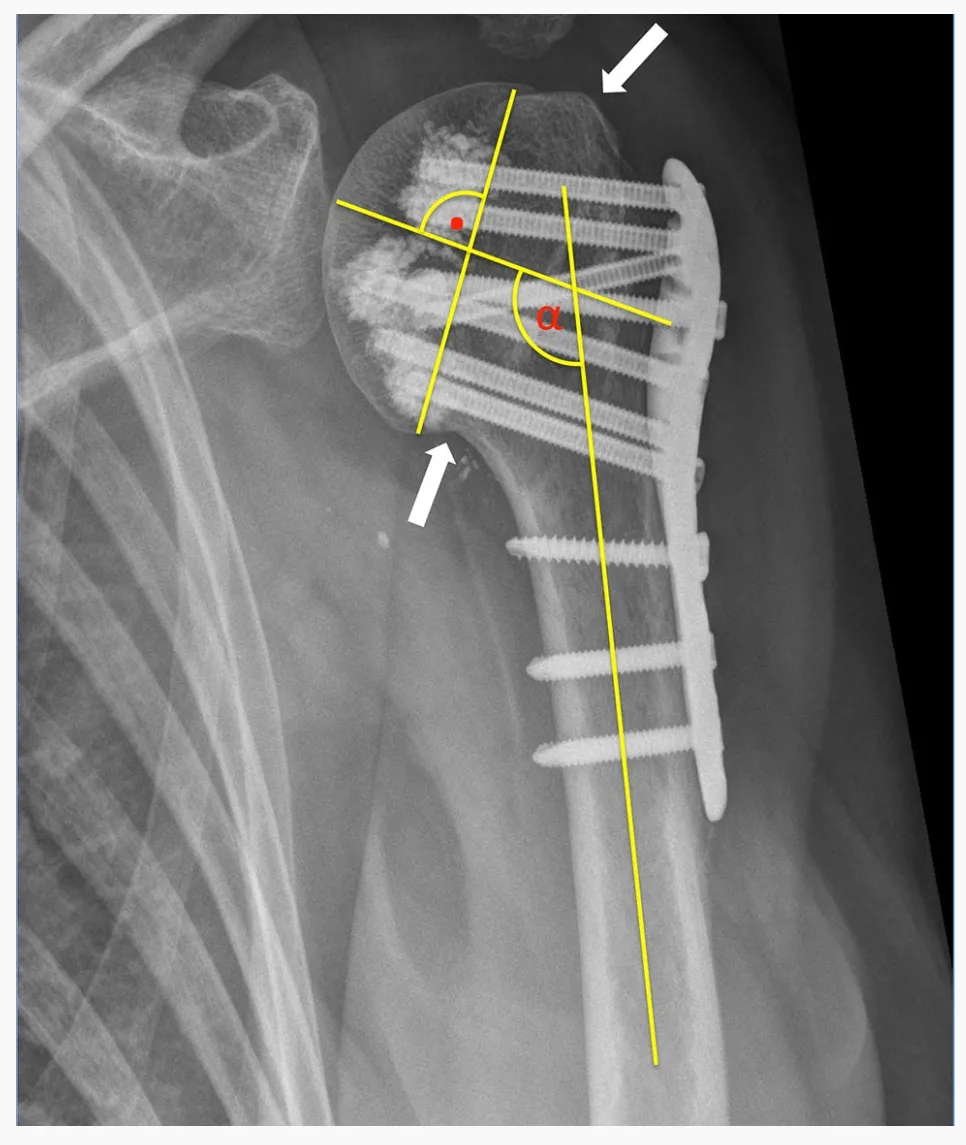
ກະດູກຫັກຫຼັງກະດູກຫັກທັງ 24 ໜ່ວຍໄດ້ຖືກຈັດປະເພດໂດຍໃຊ້ລະບົບການຈັດປະເພດ HGLS ທີ່ນຳສະເໜີໂດຍ Sukthankar ແລະ Hertel ໂດຍໃຊ້ການສະແກນ CT ກ່ອນການຜ່າຕັດ. ຮູບຖ່າຍລັງສີກ່ອນການຜ່າຕັດ ເຊັ່ນດຽວກັນກັບຮູບຖ່າຍລັງສີທຳມະດາຫຼັງການຜ່າຕັດໄດ້ຖືກປະເມີນ. ການຫຼຸດຜ່ອນກະດູກຫັກຕາມກາຍວິພາກທີ່ພຽງພໍໄດ້ຖືກພິຈາລະນາວ່າບັນລຸໄດ້ເມື່ອຄວາມກວ້າງຂອງຫົວກະດູກຂໍ້ມືຖືກຫຼຸດລົງຄືນໃໝ່ ແລະ ສະແດງໃຫ້ເຫັນຊ່ອງຫວ່າງ ຫຼື ການຍ້າຍອອກໜ້ອຍກວ່າ 5 ມມ. ຄວາມຜິດປົກກະຕິຂອງ Adduction ຖືກນິຍາມວ່າເປັນຄວາມອຽງຂອງຫົວກະດູກຂໍ້ມືທຽບກັບກ້ານກະດູກຂໍ້ມືໜ້ອຍກວ່າ 125° ແລະ ຄວາມຜິດປົກກະຕິຂອງ valgus ຖືກນິຍາມວ່າຫຼາຍກວ່າ 145°.
ການເຈາະຂອງສະກູປະຖົມຖືກນິຍາມວ່າເປັນປາຍສະກູທີ່ເຈາະເຂົ້າໄປໃນຂອບຂອງ medullary cortex ຂອງຫົວ humeral. ການຍ້າຍຂອງກະດູກຫັກຄັ້ງທີສອງຖືກນິຍາມວ່າເປັນການຍ້າຍຂອງ tuberosity ທີ່ຫຼຸດລົງຫຼາຍກວ່າ 5 ມມ ແລະ/ຫຼື ການປ່ຽນແປງຫຼາຍກວ່າ 15° ໃນມຸມອຽງຂອງຊິ້ນສ່ວນຫົວໃນຮູບລັງສີຕິດຕາມເມື່ອທຽບກັບຮູບລັງສີໃນລະຫວ່າງການຜ່າຕັດ.
ການຜ່າຕັດທັງໝົດແມ່ນເຮັດຜ່ານວິທີການ deltopectoralis major. ການຫຼຸດຜ່ອນການແຕກຫັກ ແລະ ການວາງຕຳແໜ່ງຂອງແຜ່ນກະດູກໄດ້ຖືກປະຕິບັດໃນລັກສະນະມາດຕະຖານ. ເຕັກນິກການເພີ່ມຊີມັງສະກູໃຊ້ຊີມັງ 0.5 ມລ ສຳລັບການເສີມປາຍສະກູ.
ການຮັກສາການເຄື່ອນໄຫວໄດ້ຖືກປະຕິບັດຫຼັງການຜ່າຕັດດ້ວຍສາຍແອວແຂນທີ່ກຳນົດເອງສຳລັບບ່າໄຫລ່ເປັນເວລາ 3 ອາທິດ. ການເຄື່ອນໄຫວແບບ passive ແລະ active ໃນຕອນຕົ້ນພ້ອມກັບການປັບລະດັບຄວາມເຈັບປວດໄດ້ເລີ່ມຕົ້ນ 2 ມື້ຫຼັງການຜ່າຕັດເພື່ອໃຫ້ບັນລຸການເຄື່ອນໄຫວໄດ້ຢ່າງເຕັມທີ່ (ROM).
ທີສອງ.ຜົນສະທ້ອນ.
ຜົນໄດ້ຮັບ: ມີຄົນເຈັບຊາວສີ່ຄົນ, ມີອາຍຸສະເລ່ຍ 77.5 ປີ (ມີລະດັບ 62-96 ປີ). ຊາວເອັດເປັນເພດຍິງ ແລະ ສາມຄົນເປັນເພດຊາຍ. ກະດູກຫັກ 2 ສ່ວນ 5 ອັນ, ກະດູກຫັກ 3 ສ່ວນ 12 ອັນ, ແລະ ກະດູກຫັກ 4 ສ່ວນ 7 ອັນ ໄດ້ຮັບການຜ່າຕັດໂດຍໃຊ້ແຜ່ນຮັກສາສະຖຽນລະພາບແບບມຸມ ແລະ ການເສີມຊີມັງສະກູເພີ່ມເຕີມ. ສາມໃນ 24 ກະດູກຫັກແມ່ນກະດູກຫົວກະດູກ. ການຫຼຸດຜ່ອນຮູບຮ່າງຕາມຮ່າງກາຍໄດ້ບັນລຸໄດ້ໃນ 12 ໃນ 24 ຄົນເຈັບ; ການຫຼຸດຜ່ອນຮູບຮ່າງຂອງເປືອກສະໝອງສ່ວນກາງໄດ້ສຳເລັດໃນ 15 ໃນ 24 ຄົນເຈັບ (62.5%). ພາຍໃນ 3 ເດືອນຫຼັງຈາກການຜ່າຕັດ, 20 ໃນ 21 ຄົນເຈັບ (95.2%) ໄດ້ບັນລຸການລວມກະດູກຫັກ, ຍົກເວັ້ນຄົນເຈັບ 3 ຄົນທີ່ຕ້ອງການການຜ່າຕັດແກ້ໄຂແຕ່ຫົວທີ.
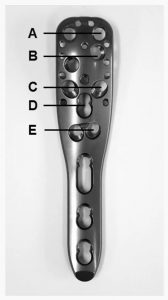


ຄົນເຈັບຄົນໜຶ່ງມີອາການຂອງການເຄື່ອນທີ່ຂອງຂໍ້ຕໍ່ໃນໄລຍະຕົ້ນໆ (ການໝູນທາງຫຼັງຂອງຊິ້ນສ່ວນຫົວກະດູກຂໍ້ມື) 7 ອາທິດຫຼັງຈາກການຜ່າຕັດ. ການແກ້ໄຂໄດ້ປະຕິບັດດ້ວຍການຜ່າຕັດຂໍ້ຕໍ່ບ່າໄຫລ່ແບບປີ້ນກັບກັນ 3 ເດືອນຫຼັງຈາກການຜ່າຕັດ. ການເຈາະສະກູປະຖົມຍ້ອນການຮົ່ວໄຫຼຂອງຊີມັງພາຍໃນຂໍ້ຕໍ່ຂະໜາດນ້ອຍ (ໂດຍບໍ່ມີການກັດເຊາະຂອງຂໍ້ຕໍ່) ໄດ້ຖືກສັງເກດເຫັນໃນຄົນເຈັບ 3 ຄົນ (2 ຄົນມີກະດູກຫັກຂອງຫົວກະດູກຂໍ້ມື) ໃນລະຫວ່າງການຕິດຕາມດ້ວຍຮູບພາບລັງສີຫຼັງການຜ່າຕັດ. ການເຈາະສະກູໄດ້ຖືກກວດພົບໃນຊັ້ນ C ຂອງແຜ່ນຮັກສາມຸມໃນຄົນເຈັບ 2 ຄົນ ແລະ ໃນຊັ້ນ E ໃນອີກຄົນໜຶ່ງ (ຮູບທີ 3). 2 ໃນ 3 ຄົນນີ້ຕໍ່ມາໄດ້ພັດທະນາການເນົ່າເປື່ອຍຂອງເສັ້ນເລືອດ (AVN). ຄົນເຈັບໄດ້ຮັບການຜ່າຕັດແກ້ໄຂຍ້ອນການພັດທະນາຂອງ AVN (ຕາຕະລາງທີ 1, 2).
III.ການສົນທະນາ.
ອາການແຊກຊ້ອນທີ່ພົບເລື້ອຍທີ່ສຸດໃນກະດູກຫັກກະດູກແຂນສ່ວນເທິງ (PHFs), ນອກເໜືອໄປຈາກການພັດທະນາຂອງການເນົ່າເປື່ອຍຂອງເສັ້ນເລືອດ (AVN), ແມ່ນການຫຼຸດອອກຈາກສະກູພ້ອມກັບການຍຸບຕົວຂອງຊິ້ນສ່ວນຫົວກະດູກແຂນ. ການສຶກສານີ້ພົບວ່າການເພີ່ມຊີມັງສະກູເຮັດໃຫ້ອັດຕາການລວມຕົວ 95.2% ໃນເວລາ 3 ເດືອນ, ອັດຕາການຍ້າຍຂັ້ນສອງ 4.2%, ອັດຕາ AVN 16.7%, ແລະອັດຕາການແກ້ໄຂທັງໝົດ 16.7%. ການເພີ່ມຊີມັງຂອງສະກູເຮັດໃຫ້ອັດຕາການຍ້າຍຂັ້ນສອງ 4.2% ໂດຍບໍ່ມີການຍຸບຕົວຂອງການເພີ່ມ, ເຊິ່ງເປັນອັດຕາທີ່ຕໍ່າກວ່າເມື່ອທຽບກັບປະມານ 13.7-16% ດ້ວຍການຕິດແຜ່ນມຸມແບບທຳມະດາ. ພວກເຮົາແນະນຳຢ່າງຍິ່ງໃຫ້ມີຄວາມພະຍາຍາມເພື່ອໃຫ້ບັນລຸການຫຼຸດຜ່ອນທາງກາຍວິພາກທີ່ພຽງພໍ, ໂດຍສະເພາະແມ່ນເນື້ອເຍື່ອກະດູກແຂນສ່ວນກາງໃນການຕິດແຜ່ນມຸມຂອງ PHFs. ເຖິງແມ່ນວ່າຈະມີການນຳໃຊ້ການເພີ່ມປາຍສະກູເພີ່ມເຕີມ, ແຕ່ຕ້ອງພິຈາລະນາເກນຄວາມລົ້ມເຫຼວທີ່ອາດເກີດຂຶ້ນໄດ້ທີ່ຮູ້ຈັກກັນດີ.
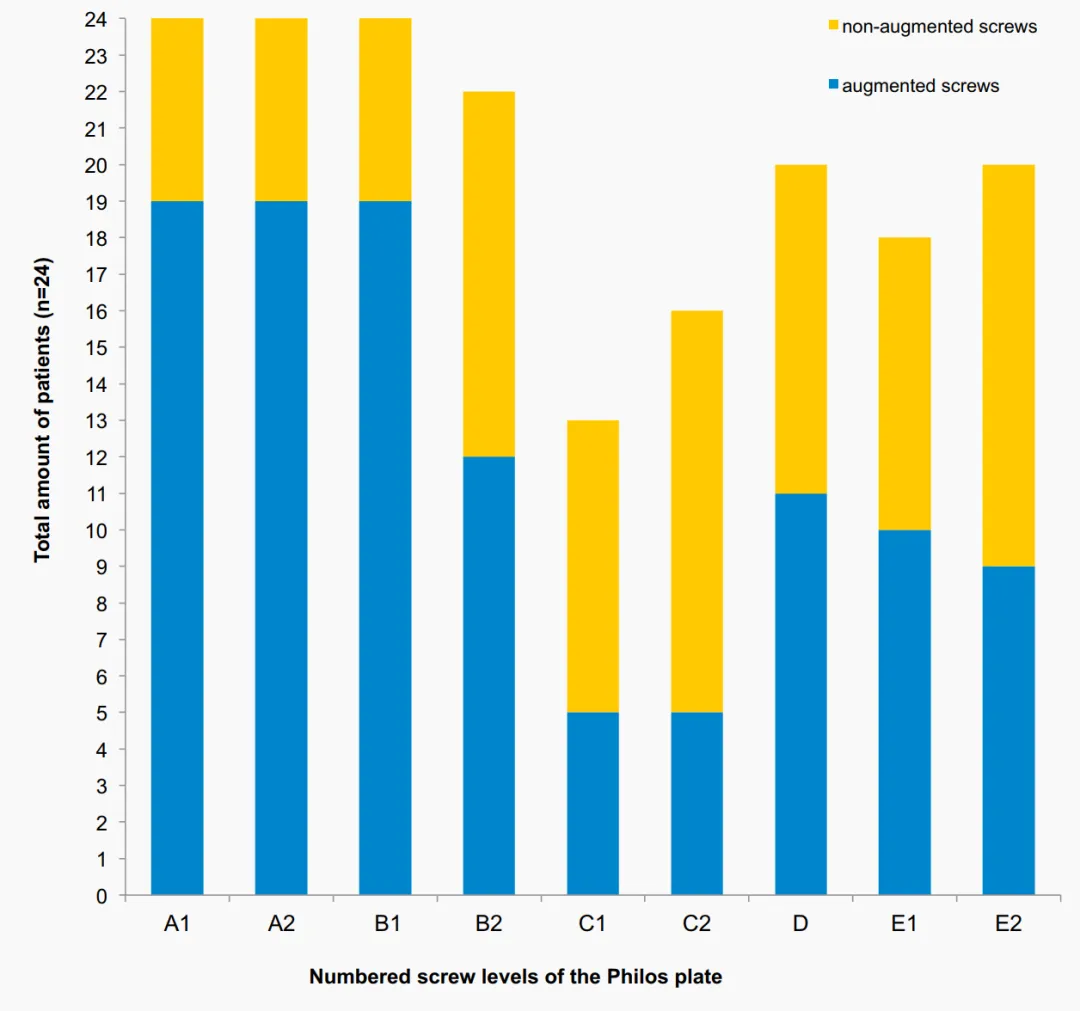
ອັດຕາການແກ້ໄຂໂດຍລວມ 16.7% ໂດຍໃຊ້ການເພີ່ມປາຍສະກູໃນການສຶກສານີ້ແມ່ນຢູ່ໃນລະດັບທີ່ຕໍ່າກວ່າອັດຕາການແກ້ໄຂທີ່ເຜີຍແຜ່ກ່ອນໜ້ານີ້ສຳລັບແຜ່ນຮັກສາສະຖຽນລະພາບມຸມແບບດັ້ງເດີມໃນ PHFs, ເຊິ່ງສະແດງໃຫ້ເຫັນອັດຕາການແກ້ໄຂໃນປະຊາກອນຜູ້ສູງອາຍຸຕັ້ງແຕ່ 13% ຫາ 28%. ບໍ່ຕ້ອງລໍຖ້າ. ການສຶກສາຫຼາຍສູນທີ່ມີແນວໂນ້ມ, ແບບສຸ່ມ, ແລະຄວບຄຸມທີ່ດຳເນີນໂດຍ Hengg et al. ບໍ່ໄດ້ສະແດງໃຫ້ເຫັນຜົນປະໂຫຍດຂອງການເພີ່ມສະກູຊີມັງ. ໃນບັນດາຄົນເຈັບທັງໝົດ 65 ຄົນທີ່ສຳເລັດການຕິດຕາມ 1 ປີ, ຄວາມລົ້ມເຫຼວທາງກົນຈັກເກີດຂຶ້ນໃນ 9 ຄົນເຈັບ ແລະ 3 ຄົນໃນກຸ່ມເສີມ. AVN ໄດ້ຖືກສັງເກດເຫັນໃນ 2 ຄົນເຈັບ (10.3%) ແລະ ໃນ 2 ຄົນເຈັບ (5.6%) ໃນກຸ່ມທີ່ບໍ່ໄດ້ຮັບການເສີມ. ໂດຍລວມແລ້ວ, ບໍ່ມີຄວາມແຕກຕ່າງທີ່ສຳຄັນໃນການເກີດຂຶ້ນຂອງເຫດການທີ່ບໍ່ດີ ແລະ ຜົນໄດ້ຮັບທາງດ້ານຄລີນິກລະຫວ່າງສອງກຸ່ມ. ເຖິງແມ່ນວ່າການສຶກສາເຫຼົ່ານີ້ສຸມໃສ່ຜົນໄດ້ຮັບທາງດ້ານຄລີນິກ ແລະ ລັງສີ, ແຕ່ພວກເຂົາບໍ່ໄດ້ປະເມີນພາບລັງສີໃນລາຍລະອຽດຫຼາຍເທົ່າກັບການສຶກສານີ້. ໂດຍລວມແລ້ວ, ອາການແຊກຊ້ອນທີ່ກວດພົບທາງລັງສີແມ່ນຄ້າຍຄືກັນກັບໃນການສຶກສານີ້. ບໍ່ມີການສຶກສາໃດໆທີ່ລາຍງານການຮົ່ວໄຫຼຂອງຊີມັງພາຍໃນຂໍ້ຕໍ່, ຍົກເວັ້ນການສຶກສາໂດຍ Hengg et al., ຜູ້ທີ່ສັງເກດເຫັນເຫດການທີ່ບໍ່ດີນີ້ໃນຄົນເຈັບຄົນໜຶ່ງ. ໃນການສຶກສາໃນປະຈຸບັນ, ການເຈາະຂອງສະກູປະຖົມໄດ້ຖືກສັງເກດເຫັນສອງຄັ້ງທີ່ລະດັບ C ແລະໜຶ່ງຄັ້ງທີ່ລະດັບ E, ພ້ອມກັບການຮົ່ວໄຫຼຂອງຊີມັງພາຍໃນຂໍ້ຕໍ່ຕໍ່ມາໂດຍບໍ່ມີຄວາມກ່ຽວຂ້ອງທາງດ້ານຄລີນິກໃດໆ. ວັດສະດຸທີ່ມີຄວາມຄົມຊັດໄດ້ຖືກສັກພາຍໃຕ້ການຄວບຄຸມ fluoroscopic ກ່ອນທີ່ຈະໃຊ້ການເພີ່ມຊີມັງໃສ່ສະກູແຕ່ລະອັນ. ຢ່າງໃດກໍຕາມ, ຄວນປະຕິບັດມຸມມອງທາງລັງສີທີ່ແຕກຕ່າງກັນໃນຕຳແໜ່ງແຂນທີ່ແຕກຕ່າງກັນ ແລະ ປະເມີນຢ່າງລະອຽດເພື່ອກຳຈັດການເຈາະຂອງສະກູປະຖົມກ່ອນການໃຊ້ຊີມັງ. ນອກຈາກນັ້ນ, ຄວນຫຼີກລ່ຽງການເສີມຊີມັງຂອງສະກູໃນລະດັບ C (ການຕັ້ງຄ່າທີ່ແຕກຕ່າງກັນຂອງສະກູ) ເນື່ອງຈາກຄວາມສ່ຽງສູງຂອງການເຈາະຂອງສະກູຫຼັກ ແລະ ການຮົ່ວໄຫຼຂອງຊີມັງຕໍ່ມາ. ບໍ່ແນະນຳໃຫ້ໃຊ້ການເພີ່ມປາຍສະກູຊີມັງໃນຄົນເຈັບທີ່ມີກະດູກຫັກຫົວກະດູກຫົວ ເນື່ອງຈາກມີທ່າແຮງສູງສຳລັບການຮົ່ວໄຫຼພາຍໃນຂໍ້ຕໍ່ທີ່ສັງເກດເຫັນໃນຮູບແບບການແຕກຫັກນີ້ (ສັງເກດເຫັນໃນ 2 ຄົນເຈັບ).
VI. ສະຫຼຸບ.
ໃນການປິ່ນປົວ PHFs ດ້ວຍແຜ່ນທີ່ມີມຸມໝັ້ນຄົງໂດຍໃຊ້ຊີມັງ PMMA, ການເສີມປາຍສະກູຊີມັງແມ່ນເຕັກນິກການຜ່າຕັດທີ່ເຊື່ອຖືໄດ້ທີ່ຊ່ວຍເສີມການຍຶດຕິດຂອງ implant ກັບກະດູກ, ເຊິ່ງເຮັດໃຫ້ອັດຕາການຍ້າຍຖິ່ນຖານຕໍ່າເຖິງ 4.2% ໃນຄົນເຈັບທີ່ເປັນພະຍາດກະດູກພຸນ. ເມື່ອປຽບທຽບກັບເອກະສານທີ່ມີຢູ່ແລ້ວ, ອັດຕາການເກີດຂອງເນື້ອເຍື່ອຂາດເລືອດ (AVN) ທີ່ເພີ່ມຂຶ້ນໄດ້ຖືກສັງເກດເຫັນສ່ວນໃຫຍ່ແມ່ນໃນຮູບແບບການກະດູກຫັກທີ່ຮຸນແຮງ ແລະ ສິ່ງນີ້ຕ້ອງໄດ້ຄຳນຶງເຖິງ. ກ່ອນການໃຊ້ຊີມັງ, ການຮົ່ວໄຫຼຂອງຊີມັງພາຍໃນຂໍ້ຕໍ່ຕ້ອງໄດ້ຮັບການປ້ອງກັນຢ່າງລະມັດລະວັງໂດຍການໃຫ້ສານ contrast medium. ເນື່ອງຈາກຄວາມສ່ຽງສູງຂອງການຮົ່ວໄຫຼຂອງຊີມັງພາຍໃນຂໍ້ຕໍ່ໃນກະດູກຫັກຂອງຫົວກະດູກ, ພວກເຮົາບໍ່ແນະນຳໃຫ້ເສີມປາຍສະກູຊີມັງໃນການກະດູກຫັກນີ້.
ເວລາໂພສ: ສິງຫາ-06-2024










