46% ຂອງການກະດູກຫັກຂອງຂໍ້ຕີນທີ່ໝູນວຽນໄດ້ມາພ້ອມກັບການກະດູກຫັກຂອງກະດູກຂໍ້ຕີນດ້ານຫຼັງ. ວິທີການ posterolateral ສຳລັບການເບິ່ງເຫັນໂດຍກົງ ແລະ ການຕິດຕັ້ງກະດູກຂໍ້ຕີນດ້ານຫຼັງແມ່ນເຕັກນິກການຜ່າຕັດທີ່ໃຊ້ກັນທົ່ວໄປ, ເຊິ່ງສະເໜີຂໍ້ໄດ້ປຽບທາງຊີວະກົນຈັກທີ່ດີກວ່າເມື່ອທຽບກັບການຫຼຸດຜ່ອນແບບປິດ ແລະ ການຕິດຕັ້ງສະກູ anteroposterior. ຢ່າງໃດກໍຕາມ, ສຳລັບກະດູກຫັກຂອງກະດູກຂໍ້ຕີນດ້ານຫຼັງທີ່ໃຫຍ່ກວ່າ ຫຼື ກະດູກຫັກຂອງກະດູກຂໍ້ຕີນດ້ານຫຼັງທີ່ກ່ຽວຂ້ອງກັບ colliculus ດ້ານຫຼັງຂອງກະດູກຂໍ້ຕີນດ້ານໃນ, ວິທີການ posteromedial ໃຫ້ມຸມມອງການຜ່າຕັດທີ່ດີກວ່າ.
ເພື່ອປຽບທຽບລະດັບການສຳຜັດຂອງກະດູກຂໍ້ຕໍ່ຫຼັງ, ຄວາມຕຶງຄຽດໃນມັດເສັ້ນປະສາດ, ແລະໄລຍະຫ່າງລະຫວ່າງການຜ່າຕັດ ແລະ ມັດເສັ້ນປະສາດໃນສາມວິທີທີ່ແຕກຕ່າງກັນ, ນັກຄົ້ນຄວ້າໄດ້ດຳເນີນການສຶກສາກ່ຽວກັບສົບ. ຜົນໄດ້ຮັບໄດ້ຖືກຕີພິມໃນວາລະສານ FAS ເມື່ອບໍ່ດົນມານີ້. ຜົນການຄົ້ນພົບໄດ້ສະຫຼຸບດັ່ງຕໍ່ໄປນີ້:
ປະຈຸບັນ, ມີສາມວິທີການຫຼັກໆໃນ posteromedial ສຳລັບການເປີດເຜີຍ posterior malleolus:
1. ວິທີການສຽບໃສ່ດ້ານຫຼັງຂອງກະດູກໜ້າເອິກ (mePM): ວິທີການນີ້ເຂົ້າໄປລະຫວ່າງຂອບດ້ານຫຼັງຂອງກະດູກໜ້າເອິກດ້ານໃນ ແລະ ເສັ້ນເອັນດ້ານຫຼັງຂອງກະດູກໜ້າເອິກ (ຮູບທີ 1 ສະແດງໃຫ້ເຫັນເສັ້ນເອັນດ້ານຫຼັງຂອງກະດູກໜ້າເອິກ).
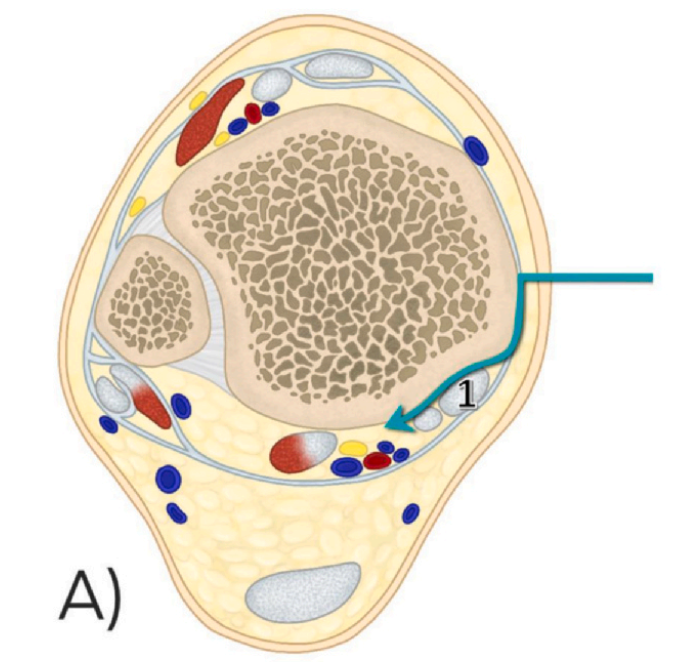
2. ວິທີການແກ້ໄຂຫຼັງກ້າມຊີ້ນ (moPM): ວິທີການນີ້ເຂົ້າໄປລະຫວ່າງເສັ້ນເອັນ tibialis posterior ແລະ ເສັ້ນເອັນ flexor digitorum longus (ຮູບທີ 1 ສະແດງໃຫ້ເຫັນເສັ້ນເອັນ tibialis posterior, ແລະຮູບທີ 2 ສະແດງໃຫ້ເຫັນເສັ້ນເອັນ flexor digitorum longus).
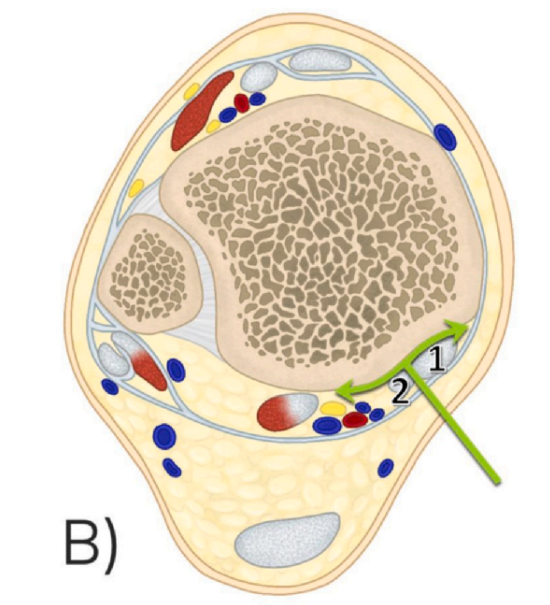
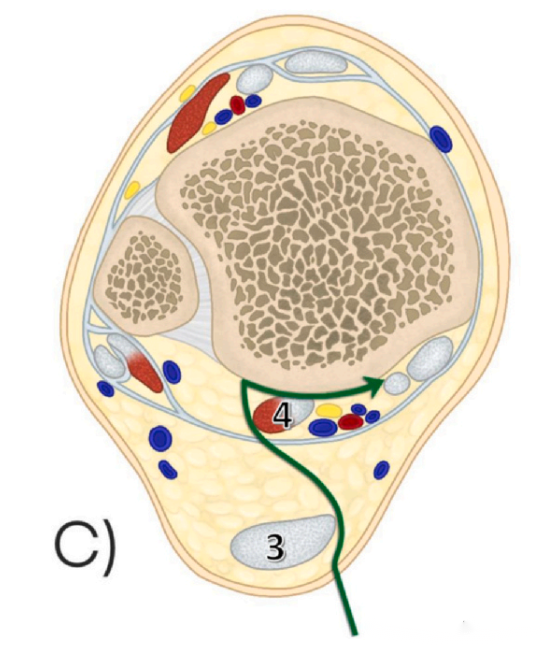
3. ວິທີການ Posteromedial (PM): ວິທີການນີ້ເຂົ້າໄປລະຫວ່າງຂອບກາງຂອງເສັ້ນເອັນ Achilles ແລະເສັ້ນເອັນ flexor hallucis longus (ຮູບທີ 3 ສະແດງໃຫ້ເຫັນເສັ້ນເອັນ Achilles, ແລະຮູບທີ 4 ສະແດງໃຫ້ເຫັນເສັ້ນເອັນ flexor hallucis longus).
ກ່ຽວກັບຄວາມເຄັ່ງຕຶງໃນມັດເສັ້ນປະສາດ ແລະ ເສັ້ນເລືອດ, ວິທີການ PM ມີຄວາມເຄັ່ງຕຶງຕ່ຳກວ່າຢູ່ທີ່ 6.18N ເມື່ອທຽບກັບວິທີການ mePM ແລະ moPM, ເຊິ່ງຊີ້ບອກເຖິງຄວາມເປັນໄປໄດ້ຕ່ຳກວ່າຂອງການບາດເຈັບຈາກການດຶງໃນລະຫວ່າງການຜ່າຕັດຕໍ່ມັດເສັ້ນປະສາດ ແລະ ເສັ້ນເລືອດ.
ໃນດ້ານຂອບເຂດການຮັບແສງຂອງກະດູກຂໍ້ຕີນດ້ານຫຼັງ, ວິທີການ PM ຍັງສະເໜີການຮັບແສງທີ່ສູງກວ່າ, ຊ່ວຍໃຫ້ເຫັນໄດ້ 71% ຂອງກະດູກຂໍ້ຕີນດ້ານຫຼັງ. ເມື່ອປຽບທຽບກັນ, ວິທີການ mePM ແລະ moPM ຊ່ວຍໃຫ້ເຫັນໄດ້ 48.5% ແລະ 57% ຂອງກະດູກຂໍ້ຕີນດ້ານຫຼັງຕາມລຳດັບ.
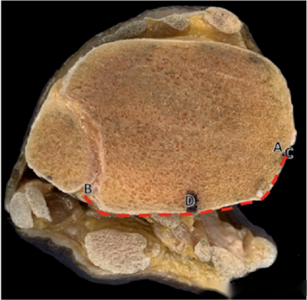
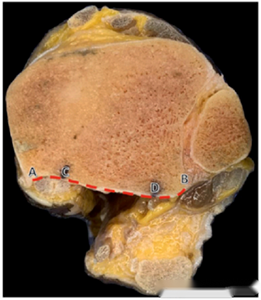
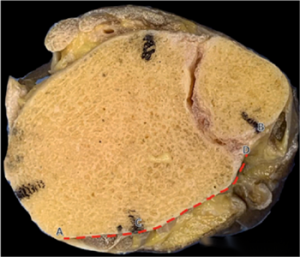
● ແຜນວາດສະແດງໃຫ້ເຫັນລະດັບການຮັບແສງຂອງກະດູກໜ້າຜາກດ້ານຫຼັງສຳລັບວິທີການທັງສາມ. AB ສະແດງເຖິງລະດັບໂດຍລວມຂອງກະດູກໜ້າຜາກດ້ານຫຼັງ, CD ສະແດງເຖິງລະດັບການຮັບແສງ, ແລະ CD/AB ແມ່ນອັດຕາສ່ວນການຮັບແສງ. ຈາກເທິງຫາລຸ່ມ, ລະດັບການຮັບແສງສຳລັບ mePM, moPM, ແລະ PM ແມ່ນສະແດງໃຫ້ເຫັນ. ເຫັນໄດ້ຢ່າງຊັດເຈນວ່າວິທີການ PM ມີລະດັບການຮັບແສງທີ່ໃຫຍ່ທີ່ສຸດ.
ກ່ຽວກັບໄລຍະຫ່າງລະຫວ່າງຮອຍຜ່າຕັດ ແລະ ມັດຂອງເສັ້ນປະສາດ, ວິທີການ PM ຍັງມີໄລຍະຫ່າງທີ່ໃຫຍ່ທີ່ສຸດ, ໂດຍວັດແທກໄດ້ 25.5 ມມ. ນີ້ແມ່ນໃຫຍ່ກວ່າ 17.25 ມມ ຂອງ mePM ແລະ 7.5 ມມ ຂອງ moPM. ນີ້ຊີ້ໃຫ້ເຫັນວ່າວິທີການ PM ມີໂອກາດຕໍ່າສຸດທີ່ຈະມີການບາດເຈັບຂອງມັດຂອງເສັ້ນປະສາດໃນລະຫວ່າງການຜ່າຕັດ.
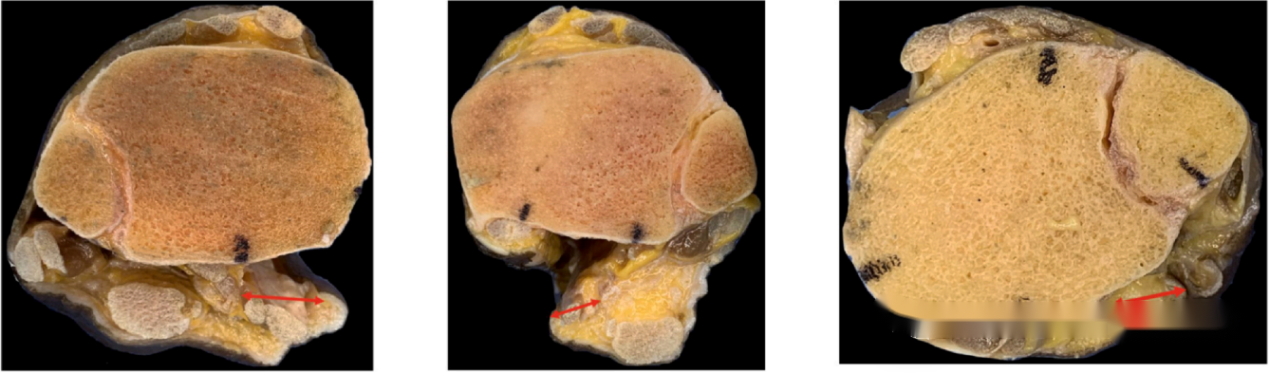
● ແຜນວາດສະແດງໃຫ້ເຫັນໄລຍະຫ່າງລະຫວ່າງຮອຍຜ່າຕັດ ແລະ ມັດເສັ້ນປະສາດ ແລະ ເສັ້ນເລືອດ ສຳລັບວິທີການທັງສາມ. ຈາກຊ້າຍຫາຂວາ, ໄລຍະຫ່າງສຳລັບວິທີການ mePM, moPM, ແລະ PM ໄດ້ຖືກສະແດງ. ເຫັນໄດ້ຢ່າງຊັດເຈນວ່າວິທີການ PM ມີໄລຍະຫ່າງຫຼາຍທີ່ສຸດຈາກມັດເສັ້ນປະສາດ ແລະ ເສັ້ນເລືອດ.
ເວລາໂພສ: ພຶດສະພາ-31-2024










