ກະດູກຫັກ Supracondylar ຂອງກະດູກ humerus ແມ່ນໜຶ່ງໃນກະດູກຫັກທີ່ພົບເລື້ອຍທີ່ສຸດໃນເດັກ ແລະ ເກີດຂຶ້ນຢູ່ຈຸດຕໍ່ຂອງກະດູກ humeral ແລະກະດູກຫົວເຂົ່າ.
ອາການທາງຄລີນິກ
ກະດູກຫັກ Supracondylar ຂອງກະດູກ humerus ສ່ວນຫຼາຍແມ່ນເກີດໃນເດັກນ້ອຍ, ແລະ ອາການເຈັບ, ໃຄ່ບວມ, ເຈັບ, ແລະ ການເຮັດວຽກຜິດປົກກະຕິອາດຈະເກີດຂຶ້ນຫຼັງຈາກໄດ້ຮັບບາດເຈັບ. ກະດູກຫັກທີ່ບໍ່ໄດ້ຍ້າຍອອກບໍ່ມີອາການທີ່ຊັດເຈນ, ແລະ ນໍ້າອອກຂອງຂໍ້ສອກອາດເປັນອາການທາງຄລີນິກພຽງຢ່າງດຽວ. ແຄບຊູນຂໍ້ຕໍ່ທີ່ຢູ່ລຸ່ມກ້າມຊີ້ນຂໍ້ສອກແມ່ນບໍລິເວນທີ່ເຫັນໄດ້ຊັດເຈນທີ່ສຸດ, ບ່ອນທີ່ແຄບຊູນຂໍ້ຕໍ່ອ່ອນ, ເຊິ່ງເອີ້ນກັນວ່າຈຸດອ່ອນ, ສາມາດຄລຳໄດ້ໃນລະຫວ່າງການໄຫຼອອກຂອງຂໍ້ຕໍ່. ຈຸດທີ່ມີຄວາມຍືດຫຍຸ່ນມັກຈະຢູ່ທາງໜ້າຂອງເສັ້ນເຊື່ອມຕໍ່ຈຸດກາງຂອງຫົວ radial ກັບປາຍຂອງ olecranon.
ໃນກໍລະນີຂອງກະດູກຫັກ supracondylar ປະເພດ III, ຈະມີຄວາມຜິດປົກກະຕິສອງຢ່າງຂອງຂໍ້ສອກ, ເຮັດໃຫ້ມັນມີລັກສະນະເປັນຮູບຕົວ S. ໂດຍປົກກະຕິແລ້ວຈະມີຮອຍຊ້ຳຢູ່ໃຕ້ຜິວໜັງຢູ່ທາງໜ້າຂອງແຂນສ່ວນປາຍ, ແລະ ຖ້າກະດູກຫັກຖືກຍ້າຍອອກໝົດ, ປາຍສຸດຂອງກະດູກຫັກຈະເຈາະເຂົ້າໄປໃນກ້າມຊີ້ນ brachialis, ແລະ ເລືອດອອກໃຕ້ຜິວໜັງຈະຮ້າຍແຮງກວ່າ. ດັ່ງນັ້ນ, ອາການຫຍິກຈະປາກົດຢູ່ທາງໜ້າຂອງຂໍ້ສອກ, ໂດຍປົກກະຕິແລ້ວຊີ້ບອກເຖິງການຍື່ນອອກມາຂອງກະດູກໃກ້ກັບກະດູກຫັກທີ່ເຈາະເຂົ້າໄປໃນຊັ້ນໜັງແທ້. ຖ້າມັນມາພ້ອມກັບການບາດເຈັບຂອງເສັ້ນປະສາດ radial, ການຍືດອອກດ້ານຫຼັງຂອງໂປ້ມືອາດຈະຖືກຈຳກັດ; ການບາດເຈັບຂອງເສັ້ນປະສາດກາງອາດເຮັດໃຫ້ໂປ້ມື ແລະ ນິ້ວຊີ້ບໍ່ສາມາດງໍໄດ້ຢ່າງຫ້າວຫັນ; ການບາດເຈັບຂອງເສັ້ນປະສາດ ulnar ອາດເຮັດໃຫ້ການແບ່ງນິ້ວມື ແລະ ການເຊື່ອມຕໍ່ລະຫວ່າງນິ້ວມືມີຈຳກັດ.
ການວິນິດໄສ
(1) ພື້ນຖານການວິນິດໄສ
①ມີປະຫວັດການບາດເຈັບ; ②ອາການ ແລະ ອາການທາງຄລີນິກ: ອາການເຈັບບໍລິເວນທີ່, ໃຄ່ບວມ, ເຈັບ ແລະ ເຮັດວຽກຜິດປົກກະຕິ; ③ຮູບເອັກຊະເຣສະແດງໃຫ້ເຫັນເສັ້ນກະດູກຫັກ supracondylar ແລະ ຊິ້ນສ່ວນກະດູກຫັກທີ່ຍ້າຍອອກຈາກກະດູກແຂນ.
(2) ການວິນິດໄສແບບຈຳແນກ
ຄວນເອົາໃຈໃສ່ຕໍ່ການລະບຸຕົວຕົນຂໍ້ສອກຫຼຸດອອກ, ແຕ່ການລະບຸກະດູກຫັກ supracondylar ສ່ວນຂະຫຍາຍຈາກການເຄື່ອນທີ່ຂອງຂໍ້ສອກແມ່ນເປັນເລື່ອງຍາກ. ໃນການຫັກ supracondylar ຂອງ humerus, epicondyle ຂອງ humerus ຮັກສາສາຍພົວພັນທາງກາຍວິພາກປົກກະຕິກັບ olecranon. ຢ່າງໃດກໍຕາມ, ໃນການເຄື່ອນທີ່ຂອງຂໍ້ສອກ, ເນື່ອງຈາກວ່າ olecranon ຕັ້ງຢູ່ທາງຫຼັງ epicondyle ຂອງ humerus, ມັນຈຶ່ງໂດດເດັ່ນກວ່າ. ເມື່ອປຽບທຽບກັບການຫັກ supracondylar, ຄວາມໂດດເດັ່ນຂອງແຂນສອກໃນການເຄື່ອນທີ່ຂອງຂໍ້ສອກແມ່ນຢູ່ໄກກວ່າ. ການມີ ຫຼື ບໍ່ມີການກະທົບກະເທືອນຂອງກະດູກຍັງມີບົດບາດໃນການລະບຸກະດູກຫັກ supracondylar ຂອງ humerus ຈາກການເຄື່ອນທີ່ຂອງຂໍ້ສອກ, ແລະບາງຄັ້ງມັນຍາກທີ່ຈະເຮັດໃຫ້ເກີດການກະທົບກະເທືອນຂອງກະດູກ. ເນື່ອງຈາກອາການໃຄ່ບວມ ແລະ ເຈັບຢ່າງຮຸນແຮງ, ການກະທຳທີ່ກະຕຸ້ນໃຫ້ເກີດການກະທົບກະເທືອນຂອງກະດູກມັກຈະເຮັດໃຫ້ເດັກຮ້ອງໄຫ້. ເນື່ອງຈາກຄວາມສ່ຽງຂອງຄວາມເສຍຫາຍຕໍ່ລະບົບປະສາດ. ດັ່ງນັ້ນ, ການກະທຳທີ່ກະຕຸ້ນໃຫ້ເກີດການກະທົບກະເທືອນຂອງກະດູກຄວນຫຼີກລ່ຽງ. ການກວດ X-ray ສາມາດຊ່ວຍລະບຸໄດ້.
ປະເພດ
ການຈັດປະເພດມາດຕະຖານຂອງການກະດູກຫັກຂໍ້ມື supracondylar ແມ່ນການແບ່ງອອກເປັນການຢືດອອກ ແລະ ການງໍ. ປະເພດການງໍແມ່ນຫາຍາກ, ແລະ ຮູບ X-ray ຂ້າງໆສະແດງໃຫ້ເຫັນວ່າປາຍສຸດຂອງກະດູກຫັກຕັ້ງຢູ່ທາງໜ້າຂອງກະດູກຂໍ້ມື. ປະເພດຊື່ແມ່ນພົບເລື້ອຍ, ແລະ Gartland ແບ່ງມັນເປັນປະເພດ I ຫາ III (ຕາຕະລາງທີ 1).
| ປະເພດ | ອາການທາງຄລີນິກ |
| ປະເພດ ⅠA | ກະດູກຫັກໂດຍບໍ່ມີການຍ້າຍ, ການປີ້ນກັບ ຫຼື valgus |
| ປະເພດ ⅠB | ການຍ້າຍຕົວເບົາບາງ, ການເປັນຮ່ອງຂອງເປືອກສະໝອງສ່ວນກາງ, ເສັ້ນຊາຍແດນລະຫວ່າງກະດູກໜ້າມືຜ່ານຫົວກະດູກໜ້າມື |
| ປະເພດ ⅡA | ການຢືດອອກຫຼາຍເກີນໄປ, ຄວາມສົມບູນຂອງເປືອກສະໝອງດ້ານຫຼັງ, ຫົວກະດູກໜ້າມືຢູ່ທາງຫຼັງເສັ້ນຊາຍແດນກະດູກໜ້າມື, ບໍ່ມີການໝຸນ |
| ປະເພດ ⅡB | ການຍົກຍ້າຍຕາມລວງຍາວ ຫຼື ການໝູນວຽນ ໂດຍມີການສຳຜັດບາງສ່ວນຢູ່ສອງສົ້ນຂອງກະດູກຫັກ |
| ປະເພດ IIIA | ການຍ້າຍທາງຫຼັງຢ່າງສົມບູນໂດຍບໍ່ມີການຕິດຕໍ່ກັບ cortical, ສ່ວນຫຼາຍແມ່ນຢູ່ໄກຈາກການຍ້າຍທາງຫຼັງທາງກາງ |
| ປະເພດ IIIB | ການຍ້າຍທີ່ເຫັນໄດ້ຊັດເຈນ, ເນື້ອເຍື່ອອ່ອນຝັງຢູ່ໃນປາຍກະດູກຫັກ, ການຊ້ອນກັນຢ່າງຫຼວງຫຼາຍ ຫຼື ການຍ້າຍແບບໝູນວຽນຂອງປາຍກະດູກຫັກ |
ຕາຕະລາງທີ 1 ການຈັດປະເພດ Gartland ຂອງການກະດູກຫັກ supracondylar humerus
ປິ່ນປົວ
ກ່ອນການປິ່ນປົວທີ່ດີທີ່ສຸດ, ຂໍ້ສອກຄວນໄດ້ຮັບການແກ້ໄຂຊົ່ວຄາວໃນທ່າງໍ 20 ຫາ 30°, ເຊິ່ງບໍ່ພຽງແຕ່ສະດວກສະບາຍສຳລັບຄົນເຈັບເທົ່ານັ້ນ, ແຕ່ຍັງຊ່ວຍຫຼຸດຜ່ອນຄວາມຕຶງຄຽດຂອງໂຄງສ້າງເສັ້ນປະສາດ ແລະ ຫຼອດເລືອດອີກດ້ວຍ.
(1) ກະດູກຫັກເທິງກະດູກແຂນສອກປະເພດ I: ຕ້ອງການພຽງແຕ່ເຫລັກປູນ ຫຼື ເຫລັກເຫລັກສຳລັບການຕິດຕັ້ງພາຍນອກ, ໂດຍປົກກະຕິແລ້ວເມື່ອຂໍ້ສອກງໍ 90° ແລະ ແຂນສອກໝຸນຢູ່ໃນທ່າທີ່ເປັນກາງ, ເຫລັກເຫລັກແຂນຍາວຈະໃຊ້ສຳລັບການຕິດຕັ້ງພາຍນອກເປັນເວລາ 3 ຫາ 4 ອາທິດ.
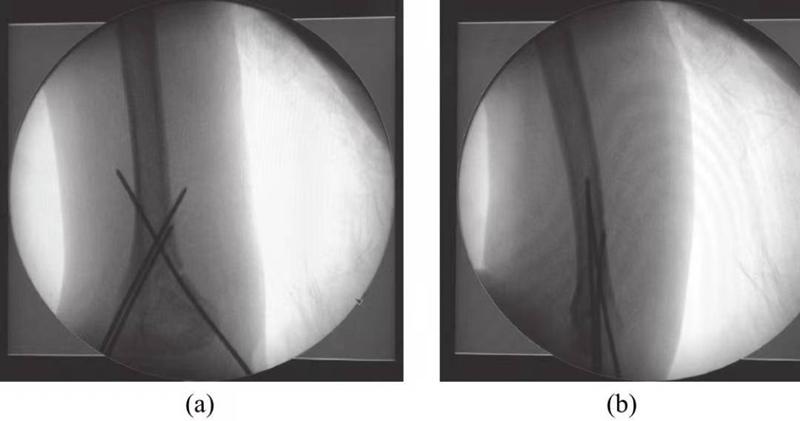
(2) ກະດູກຫັກ supracondylar ຂອງ humeral ປະເພດ II: ການຫຼຸດຜ່ອນດ້ວຍມື ແລະ ການແກ້ໄຂການຍືດຕົວຂອງຂໍ້ສອກ ແລະ ມຸມແມ່ນບັນຫາສຳຄັນໃນການປິ່ນປົວກະດູກຫັກປະເພດນີ້. °) ການແກ້ໄຂຮັກສາຕຳແໜ່ງຫຼັງຈາກການຫຼຸດລົງ, ແຕ່ເພີ່ມຄວາມສ່ຽງຂອງການບາດເຈັບຂອງເສັ້ນປະສາດຂອງແຂນຂາທີ່ໄດ້ຮັບຜົນກະທົບ ແລະ ຄວາມສ່ຽງຂອງໂຣກ fascial compartment syndrome ສ້ວຍແຫຼມ. ເພາະສະນັ້ນ, ການຜ່າຕັດຜ່ານຜິວໜັງການຕິດລວດ Kirschnerດີທີ່ສຸດຫຼັງຈາກການຫຼຸດຜ່ອນການແຕກຫັກແບບປິດ (ຮູບທີ 1), ແລະຫຼັງຈາກນັ້ນ ການຕິດພາຍນອກດ້ວຍແມ່ພິມປູນໃນທ່າທີ່ປອດໄພ (ງໍຂໍ້ສອກ 60°).
ຮູບທີ 1 ຮູບພາບຂອງການຕິດຕັ້ງລວດ Kirschner ຜ່ານຜິວໜັງ
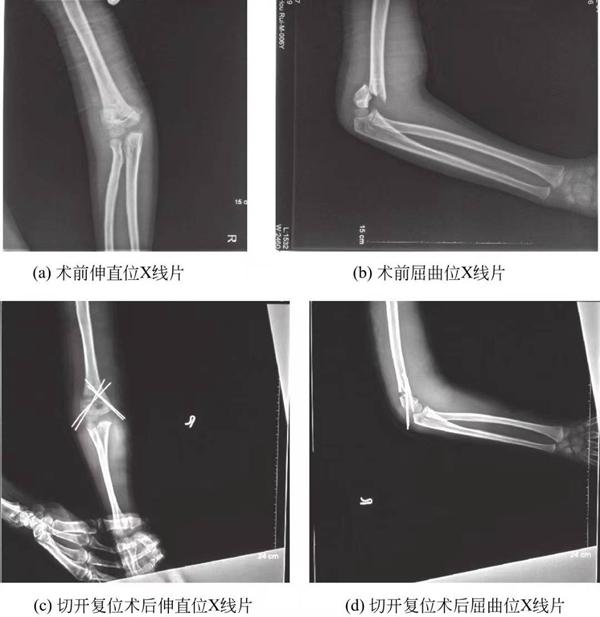
(3) ກະດູກຫັກຂອງກະດູກແຂນສອກປະເພດ III: ກະດູກຫັກຂອງກະດູກແຂນສອກປະເພດ III ທັງໝົດແມ່ນໄດ້ຮັບການຫຼຸດຜ່ອນໂດຍການຕິດຕັ້ງລວດ Kirschner ຜ່ານຜິວໜັງ, ເຊິ່ງປະຈຸບັນນີ້ແມ່ນການປິ່ນປົວມາດຕະຖານສຳລັບກະດູກຫັກຂອງກະດູກແຂນສອກປະເພດ III. ການຜ່າຕັດແບບປິດ ແລະ ການຕິດຕັ້ງລວດ Kirschner ຜ່ານຜິວໜັງມັກຈະເປັນໄປໄດ້, ແຕ່ຕ້ອງມີການຜ່າຕັດແບບເປີດ ຖ້າການຝັງຕົວຂອງເນື້ອເຍື່ອອ່ອນບໍ່ສາມາດຫຼຸດຜ່ອນໄດ້ຕາມຮ່າງກາຍ ຫຼື ຖ້າມີການບາດເຈັບຂອງເສັ້ນເລືອດແດງແຂນ (ຮູບທີ 2).
ຮູບທີ 5-3 ຟີມ X-ray ກ່ອນການຜ່າຕັດ ແລະ ຫຼັງການຜ່າຕັດຂອງກະດູກຫັກ supracondylar humerus
ມີວິທີການຜ່າຕັດສີ່ວິທີສຳລັບການຫຼຸດຜ່ອນການແຕກຫັກຂອງກະດູກ supracondylar ຂອງກະດູກ humerus ແບບເປີດຄື: (1) ວິທີການຜ່າຕັດຂໍ້ສອກຂ້າງ (ລວມທັງວິທີການຜ່າຕັດດ້ານໜ້າຂ້າງ); (2) ວິທີການຜ່າຕັດຂໍ້ສອກດ້ານໃນ; (3) ວິທີການຜ່າຕັດຂໍ້ສອກດ້ານໃນ ແລະ ດ້ານຂ້າງລວມກັນ; ແລະ (4) ວິທີການຜ່າຕັດຂໍ້ສອກດ້ານຫຼັງ.
ທັງວິທີການໃຊ້ຂໍ້ສອກຂ້າງ ແລະ ວິທີການໃຊ້ຂໍ້ສອກດ້ານໃນມີຂໍ້ດີຄື ເນື້ອເຍື່ອທີ່ເສຍຫາຍໜ້ອຍກວ່າ ແລະ ໂຄງສ້າງທາງກາຍວິພາກທີ່ງ່າຍດາຍ. ການຜ່າຕັດດ້ານໃນມີຄວາມປອດໄພກວ່າການຜ່າຕັດດ້ານນອກ ແລະ ສາມາດປ້ອງກັນຄວາມເສຍຫາຍຂອງເສັ້ນປະສາດ ulnar. ຂໍ້ເສຍແມ່ນວ່າທັງສອງບໍ່ສາມາດເຫັນການແຕກຫັກຂອງດ້ານກົງກັນຂ້າມຂອງການຜ່າຕັດໄດ້ໂດຍກົງ, ແລະ ສາມາດຫຼຸດຜ່ອນ ແລະ ແກ້ໄຂໄດ້ດ້ວຍການຮູ້ສຶກດ້ວຍມືເທົ່ານັ້ນ, ເຊິ່ງຕ້ອງການເຕັກນິກການຜ່າຕັດທີ່ສູງກວ່າສຳລັບຜູ້ປະຕິບັດງານ. ວິທີການໃຊ້ຂໍ້ສອກດ້ານຫຼັງໄດ້ມີການໂຕ້ຖຽງກັນເນື່ອງຈາກການທຳລາຍຄວາມສົມບູນຂອງກ້າມຊີ້ນ triceps ແລະ ຄວາມເສຍຫາຍທີ່ໃຫຍ່ກວ່າ. ວິທີການປະສົມປະສານຂອງຂໍ້ສອກດ້ານໃນ ແລະ ດ້ານນອກສາມາດຊົດເຊີຍຂໍ້ເສຍຂອງການບໍ່ສາມາດເຫັນໜ້າຜິວກະດູກດ້ານກົງກັນຂ້າມຂອງການຜ່າຕັດໄດ້ໂດຍກົງ. ມັນມີຂໍ້ດີຂອງການຜ່າຕັດຂໍ້ສອກດ້ານໃນ ແລະ ດ້ານນອກ, ເຊິ່ງເອື້ອອຳນວຍຕໍ່ການຫຼຸດຜ່ອນການແຕກຫັກ ແລະ ການຄົງທີ່, ແລະ ສາມາດຫຼຸດຜ່ອນຄວາມຍາວຂອງການຜ່າຕັດດ້ານນອກ. ມັນເປັນປະໂຫຍດຕໍ່ການບັນເທົາ ແລະ ການຫຼຸບລົງຂອງການໃຄ່ບວມຂອງເນື້ອເຍື່ອ; ແຕ່ຂໍ້ເສຍຂອງມັນແມ່ນວ່າມັນເພີ່ມການຜ່າຕັດ; ຍັງສູງກວ່າວິທີການໃຊ້ຂໍ້ສອກດ້ານຫຼັງ.
ອາການແຊກຊ້ອນ
ອາການແຊກຊ້ອນຂອງການກະດູກຫັກຂອງກະດູກແຂນສອກ supracondylar ປະກອບມີ: (1) ການບາດເຈັບຂອງເສັ້ນປະສາດ; (2) ໂຣກ septal syndrome ສ້ວຍແຫຼມ; (3) ຂໍ້ສອກແຂງ; (4) myositis ossificans; (5) avascular necrosis; (6) cubitus varus deformity; (7) cubitus valgus deformity.
ສະຫຼຸບ
ກະດູກຫັກ Supracondylar ຂອງກະດູກ humerus ແມ່ນໜຶ່ງໃນບັນດາກະດູກຫັກທີ່ພົບເລື້ອຍທີ່ສຸດໃນເດັກ. ໃນຊຸມປີມໍ່ໆມານີ້, ການຫຼຸດຜ່ອນການກະດູກຫັກ Supracondylar ຂອງກະດູກ humerus ທີ່ບໍ່ດີໄດ້ກະຕຸ້ນຄວາມສົນໃຈຂອງຜູ້ຄົນ. ໃນອະດີດ, cubitus varus ຫຼື cubitus valgus ຖືກພິຈາລະນາວ່າເກີດຈາກການຢຸດການເຕີບໂຕຂອງແຜ່ນ epiphyseal humeral ສ່ວນປາຍ, ແທນທີ່ຈະເປັນການຫຼຸດຜ່ອນການກະດູກທີ່ບໍ່ດີ. ຫຼັກຖານທີ່ເຂັ້ມແຂງສ່ວນໃຫຍ່ໃນປັດຈຸບັນສະໜັບສະໜູນວ່າການຫຼຸດຜ່ອນການກະດູກຫັກທີ່ບໍ່ດີແມ່ນປັດໄຈສຳຄັນໃນການຜິດປົກກະຕິຂອງ cubitus varus. ດັ່ງນັ້ນ, ການຫຼຸດຜ່ອນການກະດູກຫັກ supracondylar humerus, ການແກ້ໄຂການຊົດເຊີຍຂອງ ulnar, ການຫມຸນຕາມແນວນອນ ແລະ ການຟື້ນຟູຄວາມສູງຂອງກະດູກ humerus ສ່ວນປາຍແມ່ນກຸນແຈສຳຄັນ.
ມີຫຼາຍວິທີການປິ່ນປົວສຳລັບການກະດູກຫັກຂອງກະດູກແຂນສອກ, ເຊັ່ນ: ການຫຼຸດຜ່ອນດ້ວຍມື ການຍຶດຕິດພາຍນອກດ້ວຍການຫລໍ່ດ້ວຍປູນ, ການດຶງດ້ວຍ olecranon, ການຕິດພາຍນອກດ້ວຍເຝือก, ການຫຼຸດຜ່ອນແບບເປີດ ແລະ ການຕິດຕັ້ງພາຍໃນ, ແລະ ການຫຼຸດຜ່ອນແບບປິດ ແລະ ການຕິດຕັ້ງພາຍໃນ. ໃນອະດີດ, ການຫຼຸດຜ່ອນດ້ວຍການຫມູນໃຊ້ ແລະ ການຕິດຕັ້ງພາຍນອກດ້ວຍປູນແມ່ນການປິ່ນປົວຫຼັກ, ເຊິ່ງມີລາຍງານວ່າ cubitus varus ສູງເຖິງ 50% ໃນປະເທດຈີນ. ໃນປະຈຸບັນ, ສຳລັບກະດູກຫັກ supracondylar ປະເພດ II ແລະ ປະເພດ III, ການຕິດຕັ້ງເຂັມຜ່ານຜິວໜັງຫຼັງຈາກການຫຼຸດຜ່ອນກະດູກຫັກໄດ້ກາຍເປັນວິທີການທີ່ຍອມຮັບໂດຍທົ່ວໄປ. ມັນມີຂໍ້ດີຄືບໍ່ທຳລາຍການສະໜອງເລືອດ ແລະ ກະດູກຫາຍໄວ.
ຍັງມີຄວາມຄິດເຫັນທີ່ແຕກຕ່າງກັນກ່ຽວກັບວິທີການ ແລະ ຈຳນວນທີ່ດີທີ່ສຸດຂອງການຕິດຕັ້ງສາຍ Kirschner ຫຼັງຈາກການຫຼຸດຜ່ອນການແຕກຫັກຢ່າງປິດ. ປະສົບການຂອງບັນນາທິການແມ່ນວ່າສາຍ Kirschner ຄວນຈະແຍກອອກຈາກກັນໃນລະຫວ່າງການຕິດຕັ້ງ. ພື້ນຜິວກະດູກຫັກທີ່ຫ່າງໄກກັນຫຼາຍເທົ່າໃດ, ມັນກໍ່ຈະໝັ້ນຄົງຫຼາຍຂຶ້ນເທົ່ານັ້ນ. ສາຍ Kirschner ບໍ່ຄວນຕັດກັນຢູ່ທີ່ພື້ນຜິວກະດູກຫັກ, ຖ້າບໍ່ດັ່ງນັ້ນການໝຸນຈະບໍ່ສາມາດຄວບຄຸມໄດ້ ແລະ ການຕິດຕັ້ງຈະບໍ່ໝັ້ນຄົງ. ຄວນລະມັດລະວັງເພື່ອຫຼີກເວັ້ນຄວາມເສຍຫາຍຕໍ່ເສັ້ນປະສາດ ulnar ເມື່ອໃຊ້ການຕິດຕັ້ງສາຍ Kirschner ດ້ານໃນ. ຢ່າສອດເຂັມໃນທ່າງໍຂອງຂໍ້ສອກ, ຍືດຂໍ້ສອກເລັກນ້ອຍເພື່ອໃຫ້ເສັ້ນປະສາດ ulnar ເຄື່ອນທີ່ກັບຄືນ, ແຕະເສັ້ນປະສາດ ulnar ດ້ວຍນິ້ວໂປ້ ແລະ ຍູ້ມັນກັບຄືນ ແລະ ສອດສາຍ K ຢ່າງປອດໄພ. ການນຳໃຊ້ການຕິດຕັ້ງສາຍ Kirschner ພາຍໃນທີ່ມີເສັ້ນຂວາງມີຂໍ້ໄດ້ປຽບທີ່ອາດເປັນໄປໄດ້ໃນການຟື້ນຟູໜ້າທີ່ຫຼັງການຜ່າຕັດ, ອັດຕາການຫາຍດີຂອງກະດູກຫັກ, ແລະ ອັດຕາການຫາຍດີຂອງກະດູກຫັກທີ່ດີເລີດ, ເຊິ່ງເປັນປະໂຫຍດຕໍ່ການຟື້ນຟູຫຼັງການຜ່າຕັດໃນໄລຍະຕົ້ນ.
ເວລາໂພສ: ພະຈິກ-02-2022