ວິທີການຜ່າຕັດ suprapatellar ແມ່ນວິທີການຜ່າຕັດທີ່ໄດ້ຮັບການດັດແປງສຳລັບເລັບ intramedullary ຂອງກະດູກຂາໃນທ່າຫົວເຂົ່າເຄິ່ງຍືດ. ມີຂໍ້ດີຫຼາຍຢ່າງ, ແຕ່ກໍ່ມີຂໍ້ເສຍເຊັ່ນກັນ, ໃນການຜ່າຕັດເລັບ intramedullary ຂອງກະດູກຂາຜ່ານວິທີການ suprapatellar ໃນທ່າ hallux valgus. ແພດຜ່າຕັດບາງຄົນຄຸ້ນເຄີຍກັບການໃຊ້ SPN ເພື່ອປິ່ນປົວກະດູກຂາຫັກທັງໝົດ ຍົກເວັ້ນກະດູກຂາຫັກນອກຂໍ້ຕໍ່ຂອງ 1/3 ຂອງກະດູກຂາ.
ຕົວຊີ້ບອກສຳລັບ SPN ແມ່ນ:
1. ກະດູກຂາຫັກແບບເປັນຕ່ອນໆ ຫຼື ເປັນຕ່ອນໆ. 2;
2. ກະດູກຫັກຂອງ metaphysis tibial ທາງໄກ;
3. ກະດູກສະໂພກ ຫຼື ຫົວເຂົ່າຫັກ ທີ່ມີຂໍ້ຈຳກັດການງໍຢູ່ແລ້ວ (ເຊັ່ນ: ຂໍ້ຕໍ່ສະໂພກທີ່ເສື່ອມໂຊມ ຫຼື ການລວມຕົວ, ພະຍາດຂໍ້ອັກເສບຂອງຫົວເຂົ່າ) ຫຼື ບໍ່ສາມາດງໍຫົວເຂົ່າ ຫຼື ສະໂພກໄດ້ (ເຊັ່ນ: ການເຄື່ອນທີ່ດ້ານຫຼັງຂອງສະໂພກ, ກະດູກຂາຫັກຂ້າງດຽວ);
4. ການແຕກກະດູກຂາເບື້ອງລຸ່ມຮ່ວມກັບການບາດເຈັບຜິວໜັງຢູ່ທີ່ເສັ້ນເອັນ infrapatellar;
5. ກະດູກຂາຫັກໃນຄົນເຈັບທີ່ມີກະດູກຂາຍາວເກີນໄປ (ປາຍສຸດຂອງກະດູກຂາມັກຈະຍາກທີ່ຈະເບິ່ງເຫັນໄດ້ພາຍໃຕ້ການສ່ອງແສງດ້ວຍ fluoroscopy ເມື່ອຄວາມຍາວຂອງກະດູກຂາເກີນຄວາມຍາວຂອງຂາຕັ້ງກ້ອງທີ່ fluoroscopy ສາມາດຜ່ານໄດ້).
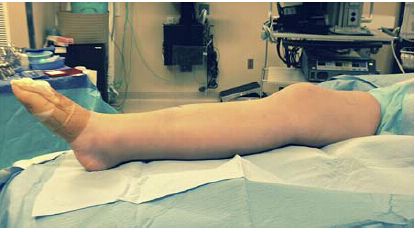
ຂໍ້ໄດ້ປຽບຂອງເຕັກນິກການໃສ່ເລັບ intramedullary ຂອງຫົວເຂົ່າແບບ semi-extended ສຳລັບການປິ່ນປົວກະດູກ diaphysis ກາງຂອງກະດູກ tibial ແລະກະດູກຫັກຂອງກະດູກ tibial ແມ່ນຢູ່ໃນຄວາມງ່າຍດາຍຂອງການປ່ຽນຕຳແໜ່ງ ແລະຄວາມສະດວກໃນການສ່ອງແສງ fluoroscopy. ວິທີການນີ້ຊ່ວຍໃຫ້ການຮອງຮັບຄວາມຍາວເຕັມຂອງກະດູກ tibia ທີ່ດີເລີດ ແລະການຫຼຸດຜ່ອນກະດູກຫັກແບບ sagittal ໄດ້ງ່າຍໂດຍບໍ່ຕ້ອງມີການປັບປ່ຽນ (ຮູບທີ 1, 2). ສິ່ງນີ້ຊ່ວຍລົບລ້າງຄວາມຕ້ອງການຜູ້ຊ່ວຍທີ່ໄດ້ຮັບການຝຶກອົບຮົມມາຊ່ວຍໃນເຕັກນິກການໃສ່ເລັບ intramedullary.
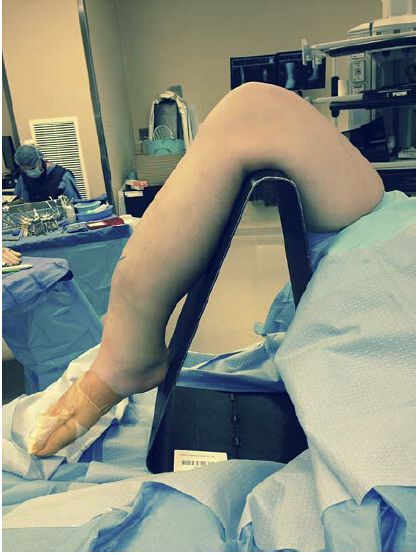
ຮູບທີ 1: ທ່າທີປົກກະຕິສຳລັບເຕັກນິກການໃສ່ເລັບໃນກະດູກຂໍ່ ສຳລັບວິທີການໃສ່ກະດູກຂໍ່ infrapatellar: ຫົວເຂົ່າຢູ່ໃນທ່າງໍຢູ່ເທິງຂາຕັ້ງກ້ອງທີ່ສາມາດເຈາະຜ່ານ fluoroscopic ໄດ້. ຢ່າງໃດກໍຕາມ, ທ່າທີນີ້ສາມາດເຮັດໃຫ້ການຈັດຕຳແໜ່ງທີ່ບໍ່ດີຂອງກ້ອນກະດູກຫັກຮ້າຍແຮງຂຶ້ນ ແລະ ຕ້ອງການເຕັກນິກການຫຼຸດຜ່ອນເພີ່ມເຕີມສຳລັບການຫຼຸດຜ່ອນກະດູກຫັກ.
ຮູບທີ 2: ໃນທາງກົງກັນຂ້າມ, ຕຳແໜ່ງຫົວເຂົ່າທີ່ຍືດອອກເທິງທາງລາດໂຟມຊ່ວຍໃຫ້ການຈັດລຽນຂອງບລັອກກະດູກຫັກ ແລະ ການຈັດການຕໍ່ມາງ່າຍຂຶ້ນ.
ເຕັກນິກການຜ່າຕັດ
ໂຕະ / ຕຳແໜ່ງ ຄົນເຈັບນອນຢູ່ໃນທ່ານອນຫງາຍເທິງຕຽງທີ່ມີ fluoroscopic. ອາດຈະໃຊ້ການດຶງແຂນຂາລຸ່ມໄດ້, ແຕ່ບໍ່ຈຳເປັນ. ໂຕະ Vascular ແມ່ນເໝາະສົມຫຼາຍສຳລັບເລັບທີ່ເຂົ້າຫາ suprapatellar ແລະ tibial, ແຕ່ບໍ່ຈຳເປັນ. ຢ່າງໃດກໍຕາມ, ຕຽງຕັ້ງກະດູກຫັກສ່ວນໃຫຍ່ ຫຼື ຕຽງ fluoroscopic ແມ່ນບໍ່ແນະນຳໃຫ້ໃຊ້ ເພາະວ່າພວກມັນບໍ່ເໝາະສົມສຳລັບເລັບທີ່ເຂົ້າຫາ suprapatellar ແລະ tibial.
ການປູຂາຂ້າງດຽວຊ່ວຍຮັກສາແຂນຂາໃຫ້ຢູ່ໃນທ່າທີ່ໝຸນອອກນອກ. ຫຼັງຈາກນັ້ນ, ຈະມີການໃຊ້ທາງລາດໂຟມທີ່ປອດເຊື້ອເພື່ອຍົກແຂນຂາທີ່ໄດ້ຮັບຜົນກະທົບຂຶ້ນເໜືອດ້ານກົງກັນຂ້າມສຳລັບການກວດ fluoroscopy ຫຼັງຂ້າງ, ແລະ ທ່າງໍສະໂພກ ແລະ ຫົວເຂົ່າຍັງຊ່ວຍໃນການຊີ້ນຳຕຳແໜ່ງຂອງເຂັມ ແລະ ເລັບໃນກະດູກຂໍ່. ມຸມງໍຫົວເຂົ່າທີ່ດີທີ່ສຸດຍັງເປັນທີ່ຖົກຖຽງກັນຢູ່, ໂດຍ Beltran ແລະ ເພື່ອນຮ່ວມງານແນະນຳໃຫ້ງໍຫົວເຂົ່າ 10° ແລະ Kubiak ແນະນຳໃຫ້ງໍຫົວເຂົ່າ 30°. ນັກວິຊາການສ່ວນໃຫຍ່ເຫັນດີວ່າມຸມງໍຫົວເຂົ່າພາຍໃນຂອບເຂດເຫຼົ່ານີ້ແມ່ນຍອມຮັບໄດ້.
ເຖິງຢ່າງໃດກໍ່ຕາມ, Eastman ແລະ ທີມງານໄດ້ພົບວ່າ ເມື່ອມຸມງໍຫົວເຂົ່າຄ່ອຍໆເພີ່ມຂຶ້ນຈາກ 10° ເປັນ 50°, ຜົນກະທົບຂອງກະດູກຂາຕໍ່ການເຈາະຜ່ານຜິວໜັງຂອງເຄື່ອງມືຈຶ່ງຫຼຸດລົງ. ດັ່ງນັ້ນ, ມຸມງໍຫົວເຂົ່າທີ່ໃຫຍ່ກວ່າຈະຊ່ວຍໃນການເລືອກຕຳແໜ່ງການເຂົ້າຂອງເລັບພາຍໃນກະດູກທີ່ຖືກຕ້ອງ ແລະ ແກ້ໄຂຄວາມຜິດປົກກະຕິຂອງມຸມໃນລະນາບ sagittal.
ການສ່ອງແສງດ້ວຍຟລູອໍຣຸດ
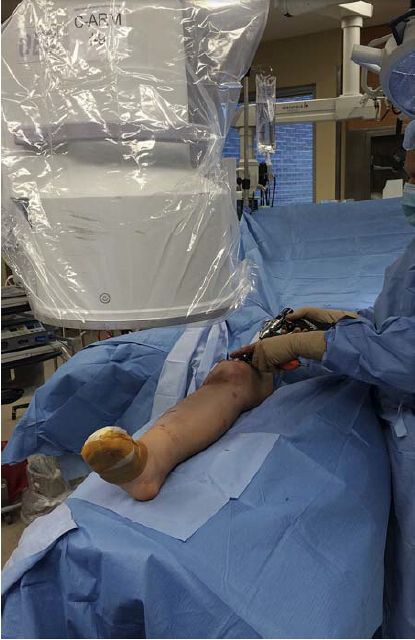
ເຄື່ອງ C-arm ຄວນວາງໄວ້ຢູ່ດ້ານກົງກັນຂ້າມຂອງໂຕະຈາກແຂນຂາທີ່ໄດ້ຮັບຜົນກະທົບ, ແລະ ຖ້າແພດຜ່າຕັດຢືນຢູ່ຂ້າງຫົວເຂົ່າທີ່ໄດ້ຮັບຜົນກະທົບ, ເຄື່ອງຕິດຕາມຄວນຢູ່ຫົວຂອງເຄື່ອງ C-arm ແລະຢູ່ໃກ້ໆ. ສິ່ງນີ້ຊ່ວຍໃຫ້ແພດຜ່າຕັດ ແລະ ແພດລັງສີສາມາດສັງເກດເບິ່ງເຄື່ອງຕິດຕາມໄດ້ງ່າຍ, ຍົກເວັ້ນເວລາທີ່ຕ້ອງການໃສ່ຕະປູທີ່ເຊື່ອມຕໍ່ກັນທາງໄກ. ເຖິງແມ່ນວ່າບໍ່ເປັນການບັງຄັບ, ຜູ້ຂຽນແນະນຳໃຫ້ຍ້າຍແຂນ C ໄປທາງດຽວກັນ ແລະ ແພດຜ່າຕັດໄປທາງກົງກັນຂ້າມເມື່ອຕ້ອງໃສ່ສະກູທີ່ເຊື່ອມຕໍ່ກັນທາງກາງ. ອີກທາງເລືອກໜຶ່ງ, ເຄື່ອງ C-arm ຄວນວາງໄວ້ຢູ່ດ້ານທີ່ໄດ້ຮັບຜົນກະທົບໃນຂະນະທີ່ແພດຜ່າຕັດປະຕິບັດຂັ້ນຕອນຢູ່ດ້ານກົງກັນຂ້າມ (ຮູບທີ 3). ນີ້ແມ່ນວິທີທີ່ຜູ້ຂຽນໃຊ້ຫຼາຍທີ່ສຸດເພາະມັນຫຼີກລ່ຽງຄວາມຈຳເປັນທີ່ແພດຜ່າຕັດຈະປ່ຽນຈາກດ້ານກາງໄປຫາດ້ານຂ້າງເມື່ອໃຊ້ຕະປູທີ່ເຊື່ອມຕໍ່ກັນທາງໄກ.
ຮູບທີ 3: ແພດຜ່າຕັດຢືນຢູ່ອີກຟາກໜຶ່ງຂອງກະດູກໜ້າแข้งທີ່ໄດ້ຮັບຜົນກະທົບ ເພື່ອໃຫ້ສາມາດຂັບສະກູທີ່ເຊື່ອມຕໍ່ກັນໄດ້ງ່າຍຂຶ້ນ. ຈໍສະແດງຜົນຕັ້ງຢູ່ກົງກັນຂ້າມກັບແພດຜ່າຕັດ, ຢູ່ຫົວຂອງແຂນຮູບຕົວ C.
ມຸມມອງທາງໜ້າ ແລະ ທາງກາງ-ຂ້າງທັງໝົດຂອງ fluoroscopic ແມ່ນໄດ້ຮັບໂດຍບໍ່ຕ້ອງເຄື່ອນຍ້າຍແຂນຂາທີ່ໄດ້ຮັບຜົນກະທົບ. ສິ່ງນີ້ຊ່ວຍຫຼີກລ່ຽງການເຄື່ອນຍ້າຍຂອງບໍລິເວນກະດູກຫັກທີ່ໄດ້ຖືກຕັ້ງຄ່າໃໝ່ກ່ອນທີ່ກະດູກຫັກຈະຖືກແກ້ໄຂຢ່າງສົມບູນ. ນອກຈາກນັ້ນ, ຮູບພາບຂອງຄວາມຍາວເຕັມຂອງກະດູກໜ້າแข้งສາມາດໄດ້ຮັບໂດຍບໍ່ຕ້ອງອຽງແຂນ C ໂດຍວິທີການທີ່ໄດ້ອະທິບາຍຂ້າງເທິງ.
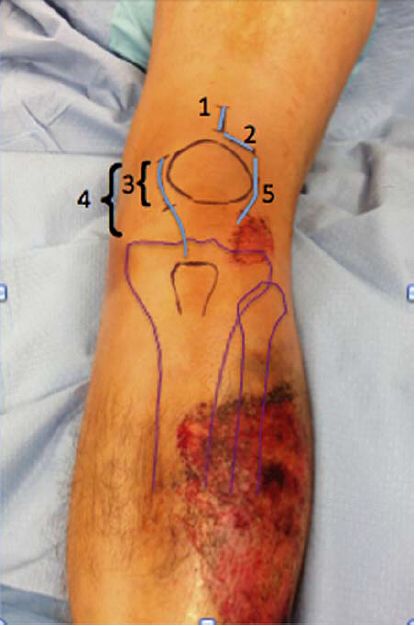
ການຜ່າຕັດຜິວໜັງ ທັງການຜ່າຕັດທີ່ຈຳກັດ ແລະ ການຜ່າຕັດທີ່ຍືດອອກຢ່າງຖືກຕ້ອງແມ່ນເໝາະສົມ. ວິທີການຜ່າຕັດເທິງຜິວໜັງສຳລັບເລັບໃນກະດູກຂໍ່ແມ່ນອີງໃສ່ການໃຊ້ການຜ່າຕັດຂະໜາດ 3 ຊມ ເພື່ອເຈາະເລັບ. ການຜ່າຕັດສ່ວນໃຫຍ່ເຫຼົ່ານີ້ແມ່ນຕາມລວງຍາວ, ແຕ່ພວກມັນຍັງສາມາດເປັນທາງຂວາງໄດ້, ຕາມທີ່ທ່ານດຣ Morandi ແນະນຳ, ແລະ ການຜ່າຕັດທີ່ຍືດອອກທີ່ໃຊ້ໂດຍທ່ານດຣ Tornetta ແລະ ຄົນອື່ນໆແມ່ນຊີ້ບອກໃນຄົນເຈັບທີ່ມີການຜ່າຕັດກະດູກຂໍ່ຮ່ວມ, ຜູ້ທີ່ມີວິທີການຜ່າຕັດກະດູກຂໍ່ຢູ່ທາງໃນ ຫຼື ຂ້າງໆ. ຮູບທີ 4 ສະແດງໃຫ້ເຫັນການຜ່າຕັດທີ່ແຕກຕ່າງກັນ.
ຮູບທີ 4: ພາບປະກອບຂອງວິທີການຜ່າຕັດທີ່ແຕກຕ່າງກັນ.1- ວິທີການເສັ້ນເອັນເທິງກະດູກຂາເບື້ອງເທິງ; 2- ວິທີການເສັ້ນເອັນ Parapatellar; 3- ວິທີການແຜຈຳກັດຢູ່ດ້ານໃນ ເສັ້ນເອັນ parapatellar; 4- ວິທີການຜ່າຕັດຍາວຢູ່ດ້ານໃນ ເສັ້ນເອັນ parapatellar; 5- ວິທີການເສັ້ນເອັນ parapatellar ຂ້າງໆ. ການສຳຜັດເລິກຂອງວິທີເສັ້ນເອັນ parapatellar ສາມາດເປັນໄດ້ທັງທາງຜ່ານຂໍ້ຕໍ່ ຫຼື ນອກ bursa ຂໍ້ຕໍ່.
ການເປີດຮັບແສງເລິກ
ວິທີການສອດທໍ່ໃສ່ກະດູກແຂນສອກຜ່ານຜິວໜັງ (percutaneous suprapatellar) ສ່ວນໃຫຍ່ແມ່ນປະຕິບັດໂດຍການແຍກເສັ້ນເອັນ quadriceps ອອກຕາມລວງຍາວຈົນກວ່າຊ່ອງຫວ່າງຈະສາມາດຮອງຮັບການຜ່ານຂອງເຄື່ອງມືເຊັ່ນ: ເລັບ intramedullary. ວິທີການສອດເສັ້ນເອັນ parapatellar, ເຊິ່ງຜ່ານໄປຖັດຈາກກ້າມຊີ້ນ quadriceps, ອາດຈະຖືກຊີ້ບອກສຳລັບເຕັກນິກການສອດເລັບ intramedullary ຂອງກະດູກຂາ. ເຂັມ trocar ທີ່ບໍ່ມີຂົນ ແລະ cannula ຈະຖືກສອດຜ່ານຂໍ້ຕໍ່ patellofemoral ຢ່າງລະມັດລະວັງ, ເຊິ່ງເປັນຂັ້ນຕອນທີ່ນຳພາຈຸດເຂົ້າທາງໜ້າຂອງເລັບ intramedullary ຂອງກະດູກຂາໂດຍຜ່ານ trocar femoral. ເມື່ອ trocar ຢູ່ໃນຕຳແໜ່ງທີ່ຖືກຕ້ອງແລ້ວ, ມັນຕ້ອງຖືກຍຶດໃຫ້ຢູ່ກັບທີ່ເພື່ອຫຼີກເວັ້ນການເສຍຫາຍຕໍ່ກະດູກອ່ອນຂອງຫົວເຂົ່າ.
ວິທີການຜ່າຕັດຜ່ານເສັ້ນເອັນຂະໜາດໃຫຍ່ສາມາດໃຊ້ຮ່ວມກັບການຜ່າຕັດຜິວໜັງ parapatellar ແບບຍືດອອກໄດ້, ໂດຍມີວິທີການທາງກາງ ຫຼື ທາງຂ້າງ. ເຖິງແມ່ນວ່າແພດຜ່າຕັດບາງຄົນບໍ່ໄດ້ຮັກສາ bursa ໃຫ້ຄົບຖ້ວນໃນລະຫວ່າງການຜ່າຕັດ, Kubiak ແລະ ທີມງານເຊື່ອວ່າ bursa ຄວນຖືກຮັກສາໄວ້ໃຫ້ຄົບຖ້ວນ ແລະ ໂຄງສ້າງນອກຂໍ້ຕໍ່ຄວນໄດ້ຮັບການເປີດເຜີຍຢ່າງພຽງພໍ. ໃນທາງທິດສະດີ, ສິ່ງນີ້ໃຫ້ການປົກປ້ອງຂໍ້ຕໍ່ຫົວເຂົ່າທີ່ດີເລີດ ແລະ ປ້ອງກັນຄວາມເສຍຫາຍເຊັ່ນ: ການຕິດເຊື້ອຫົວເຂົ່າ.
ວິທີການທີ່ໄດ້ອະທິບາຍຂ້າງເທິງນີ້ຍັງປະກອບມີການຜ່າຕັດກະດູກຫົວເຂົ່າແບບເຄິ່ງໜຶ່ງ, ເຊິ່ງຊ່ວຍຫຼຸດຜ່ອນຄວາມກົດດັນຕໍ່ການສຳຜັດກັບໜ້າຜິວຂອງຂໍ້ຕໍ່ໃນລະດັບໜຶ່ງ. ເມື່ອມັນຍາກທີ່ຈະປະເມີນຂໍ້ຕໍ່ກະດູກຫົວເຂົ່າດ້ວຍຊ່ອງຂໍ້ຕໍ່ຂະໜາດນ້ອຍ ແລະ ອຸປະກອນຍືດຫົວເຂົ່າທີ່ມີຂໍ້ຈຳກັດຫຼາຍ, ຜູ້ຂຽນແນະນຳວ່າກະດູກຫົວເຂົ່າສາມາດຜ່າຕັດເຄິ່ງໜຶ່ງໄດ້ໂດຍການແຍກເສັ້ນເອັນ. ໃນທາງກົງກັນຂ້າມ, ການຜ່າຕັດທາງຂວາງກາງຊ່ວຍຫຼີກລ່ຽງຄວາມເສຍຫາຍຕໍ່ເສັ້ນເອັນທີ່ຮອງຮັບ, ແຕ່ມັນຍາກທີ່ຈະສ້ອມແປງການບາດເຈັບຫົວເຂົ່າໃຫ້ສຳເລັດ.
ຈຸດເຂົ້າເຂັມ SPN ແມ່ນຄືກັນກັບວິທີການ infrapatellar. ການສ່ອງແສງທາງໜ້າ ແລະ ຂ້າງໆໃນລະຫວ່າງການໃສ່ເຂັມຮັບປະກັນວ່າຈຸດໃສ່ເຂັມຖືກຕ້ອງ. ແພດຜ່າຕັດຕ້ອງຮັບປະກັນວ່າເຂັມນຳທາງບໍ່ໄດ້ຖືກສຽບໄປທາງຫຼັງເຂົ້າໄປໃນກະດູກໜ້າກະດູກແຂ້ງເກີນໄປ. ຖ້າມັນຖືກສຽບໄປທາງຫຼັງເລິກເກີນໄປ, ມັນຄວນຈະຖືກປັບຕຳແໜ່ງໃໝ່ດ້ວຍການຊ່ວຍເຫຼືອຂອງຕະປູບລັອກພາຍໃຕ້ການສ່ອງແສງທາງຫຼັງຂອງກະດູກຄໍ. ນອກຈາກນັ້ນ, Eastman ແລະ ທີມງານເຊື່ອວ່າການເຈາະເຂັມເຂົ້າໃນຕຳແໜ່ງຫົວເຂົ່າທີ່ງໍຢ່າງຊັດເຈນຈະຊ່ວຍໃນການຈັດຕຳແໜ່ງກະດູກຫັກໃນພາຍຫຼັງໃນຕຳແໜ່ງທີ່ຢືດອອກຫຼາຍເກີນໄປ.
ເຄື່ອງມືຫຼຸດຜ່ອນ
ເຄື່ອງມືທີ່ໃຊ້ໄດ້ຈິງສຳລັບການຫຼຸດຜ່ອນປະກອບມີຄີບຫຼຸດຜ່ອນຈຸດທີ່ມີຂະໜາດແຕກຕ່າງກັນ, ຕົວຍົກກະດູກຂາ, ອຸປະກອນຕິດຕັ້ງພາຍນອກ, ແລະ ຕົວຕິດຕັ້ງພາຍໃນສຳລັບການຕິດຕັ້ງຊິ້ນສ່ວນກະດູກຫັກຂະໜາດນ້ອຍດ້ວຍແຜ່ນ cortical ດຽວ. ຕະປູບລັອກຍັງສາມາດໃຊ້ສຳລັບຂະບວນການຫຼຸດຜ່ອນທີ່ໄດ້ກ່າວມາຂ້າງເທິງ. ຄ້ອນຕີຫຼຸດຜ່ອນຖືກໃຊ້ເພື່ອແກ້ໄຂມຸມ sagittal ແລະ ຄວາມຜິດປົກກະຕິຂອງການຍ້າຍທາງຂວາງ.
ການຝັງຮາກฟัน
ຜູ້ຜະລິດອຸປະກອນແກ້ໄຂພາຍໃນກະດູກຫຼາຍລາຍໄດ້ຖືກພັດທະນາລະບົບການນໍາໃຊ້ເຄື່ອງມືເພື່ອນໍາພາການວາງເລັບພາຍໃນກະດູກຂາ. ມັນປະກອບມີແຂນວາງທີ່ຍືດອອກ, ອຸປະກອນວັດແທກຄວາມຍາວຂອງເຂັມນໍາ, ແລະເຄື່ອງຂະຫຍາຍກະດູກຂາ. ມັນເປັນສິ່ງສໍາຄັນຫຼາຍທີ່ເຂັມ trocar ແລະເຂັມ trocar ທີ່ບໍ່ມີຂົນປົກປ້ອງການເຂົ້າເຖິງເລັບພາຍໃນກະດູກຂາໄດ້ດີ. ແພດຜ່າຕັດຕ້ອງຢືນຢັນຕໍາແຫນ່ງຂອງ cannula ຄືນໃໝ່ເພື່ອບໍ່ໃຫ້ມີການບາດເຈັບຕໍ່ຂໍ້ຕໍ່ກະດູກ patellofemoral ຫຼືໂຄງສ້າງ periarticular ເນື່ອງຈາກຢູ່ໃກ້ກັບອຸປະກອນຂັບເຄື່ອນຫຼາຍເກີນໄປ.
ສະກູລັອກ
ແພດຜ່າຕັດຕ້ອງຮັບປະກັນວ່າມີສະກູລັອກຈຳນວນພຽງພໍເພື່ອຮັກສາການຫຼຸດລົງທີ່ໜ້າພໍໃຈ. ການຕິດຕັ້ງຊິ້ນສ່ວນກະດູກຫັກຂະໜາດນ້ອຍ (ສ່ວນເທິງ ຫຼື ສ່ວນລຸ່ມ) ແມ່ນເຮັດໄດ້ດ້ວຍສະກູລັອກ 3 ອັນ ຫຼື ຫຼາຍກວ່ານັ້ນລະຫວ່າງຊິ້ນສ່ວນກະດູກຫັກທີ່ຢູ່ຕິດກັນ, ຫຼື ດ້ວຍສະກູມຸມຄົງທີ່ພຽງຢ່າງດຽວ. ວິທີການ suprapatellar ຕໍ່ເຕັກນິກເລັບ intramedullary ຂອງກະດູກ tibial ແມ່ນຄ້າຍຄືກັນກັບວິທີການ infrapatellar ໃນແງ່ຂອງເຕັກນິກການຂັບສະກູ. ສະກູລັອກຈະຖືກຂັບຢ່າງຖືກຕ້ອງກວ່າພາຍໃຕ້ການສ່ອງແສງ fluoroscopy.
ການປິດບາດແຜ
ການດູດດ້ວຍເປືອກນອກທີ່ເໝາະສົມໃນລະຫວ່າງການຂະຫຍາຍກະດູກຈະເອົາຊິ້ນສ່ວນກະດູກທີ່ວ່າງອອກ. ບາດແຜທັງໝົດຕ້ອງໄດ້ຮັບການຫົດນ້ຳຢ່າງລະອຽດ, ໂດຍສະເພາະບໍລິເວນຜ່າຕັດຫົວເຂົ່າ. ຫຼັງຈາກນັ້ນ, ເສັ້ນເອັນ ຫຼື ເສັ້ນເອັນຂອງກ້າມຊີ້ນ quadriceps ແລະ ຮອຍຫຍິບຢູ່ບໍລິເວນທີ່ແຕກຈະຖືກປິດ, ຕາມດ້ວຍການປິດຂອງ dermis ແລະ ຜິວໜັງ.
ການກຳຈັດເລັບພາຍໃນກະດູກ
ບໍ່ວ່າຈະເປັນການຜ່າຕັດເລັບທີ່ເຈາະເຂົ້າໄປໃນກະດູກຂາທີ່ເຈາະຜ່ານການຜ່າຕັດ suprapatellar ທີ່ສາມາດເອົາອອກໄດ້ດ້ວຍວິທີການຜ່າຕັດທີ່ແຕກຕ່າງກັນ. ວິທີການທີ່ພົບເລື້ອຍທີ່ສຸດແມ່ນການຜ່າຕັດ transarticular suprapatellar ສຳລັບການກຳຈັດເລັບໃນກະດູກຂາ. ເຕັກນິກນີ້ເຮັດໃຫ້ເລັບໂປ່ງອອກໂດຍການເຈາະຜ່ານຊ່ອງເລັບ intramedullary suprapatellar ໂດຍໃຊ້ສະວ່ານຮູຂະໜາດ 5.5 ມມ. ຫຼັງຈາກນັ້ນ, ເຄື່ອງມືກຳຈັດເລັບຈະຖືກເຈາະຜ່ານຊ່ອງ, ແຕ່ການເຄື່ອນໄຫວນີ້ອາດຈະເປັນເລື່ອງຍາກ. ວິທີການ parapatellar ແລະ infrapatellar ແມ່ນວິທີການທາງເລືອກອື່ນໃນການກຳຈັດເລັບ intramedullary.
ຄວາມສ່ຽງ ຄວາມສ່ຽງດ້ານການຜ່າຕັດຂອງວິທີການຜ່າຕັດ suprapatellar ຕໍ່ເຕັກນິກເລັບ intramedullary ຂອງກະດູກຂາຄືການບາດເຈັບທາງການແພດຕໍ່ກະດູກຫົວເຂົ່າ ແລະ ກະດູກອ່ອນຂອງກະດູກຂາ, ການບາດເຈັບທາງການແພດຕໍ່ໂຄງສ້າງພາຍໃນຂໍ້ຕໍ່ອື່ນໆ, ການຕິດເຊື້ອຂໍ້ຕໍ່, ແລະ ເສດເຫຼືອພາຍໃນຂໍ້ຕໍ່. ຢ່າງໃດກໍຕາມ, ຍັງຂາດບົດລາຍງານກໍລະນີທາງຄລີນິກທີ່ສອດຄ້ອງກັນ. ຄົນເຈັບທີ່ເປັນໂຣກ chondromalacia ຈະມີແນວໂນ້ມທີ່ຈະໄດ້ຮັບບາດເຈັບຂອງກະດູກອ່ອນທີ່ເກີດຈາກທາງການແພດ. ຄວາມເສຍຫາຍທາງການແພດຕໍ່ໂຄງສ້າງໜ້າຜິວຂອງກະດູກຫົວເຂົ່າ ແລະ ກະດູກຂາແມ່ນຄວາມກັງວົນຫຼັກສຳລັບແພດຜ່າຕັດທີ່ໃຊ້ວິທີການຜ່າຕັດນີ້, ໂດຍສະເພາະແມ່ນວິທີການຜ່າຕັດ transarticular.
ມາຮອດປະຈຸບັນ, ຍັງບໍ່ມີຫຼັກຖານທາງສະຖິຕິທາງດ້ານຄລີນິກກ່ຽວກັບຂໍ້ດີ ແລະ ຂໍ້ເສຍຂອງເຕັກນິກການເຮັດເລັບ intramedullary ແບບ semi-extension ສຳລັບກະດູກຂາ.
ເວລາໂພສ: ຕຸລາ-23-2023